Appendix 3 – Läkemedelsbehandling vid PTSD
Inledning – Evidensbas
5 internationella guidelines har närstuderats avseende bland annat graderingen av evidensstyrkan för olika typer av behandlingar vid PTSD. Det framgår utifrån denna översikt att det idag finns en samstämmighet gällande vilka typer av läkemedelsbehandling som visat sig mest effektiva vid framförallt mindre allvarliga former av PTSD (Hamblen et al., 2019). ISTSS har dessutom i en aktuell publikation, utifrån tidigare publicerade riktlinjer, sammanfattat evidensunderlaget för bland annat läkemedelsbehandling vid PTSD, Effective Treatments for PTSD – Pharmacological and Other Biological Treatments (Bisson et al., 2020). Huvudparten av detta appendix baseras på denna text. ISTSS genomgång fann 39 RCT studier med användbara data vilka inkluderades i deras metaanalys. 19 av dessa rörde fluoxetin, paroxetin, sertralin och venlafaxin som monoterapi. Samtliga av dessa uppfyllde kraven på en så kallad Low Effect rekommendation. Dessa behandlingar har således visat på kliniskt signifikanta förbättringar även om det handlar om en svagare effekt.
Utifrån ISTSS riktlinjer fann man också begynnande evidens för att quetiapin är effektiv som monoterapi för PTSD, det man kallar Intervention with Emerging Evidence. ISTSS har senare genomfört systematiska översikter gällande läkemedel som förstärkning av annan farmakologisk behandling där prazosin och risperidon visat tillräcklig evidens och fått en standardrekommendation. Det bör påpekas att dessa senare rekommendationer skiljer sig åt mellan internationella guidelines.
Generella rekommendationer
I likhet med annan behandling för PTSD är det viktigt att farmakologisk behandling endast ordineras efter en noggrann bedömning av en patients individuella omständigheter och behov. Viktiga frågor att tänka på innan förskrivning handlar, förutom primär diagnos samt komorbiditet, om alternativa behandlingsmetoder, inställningen till medicinering, tidigare reaktioner och svar på, samt förväntningar på medicinering, vilka alla är betydelsefulla vid en samlad bedömning. Utöver detta behövs en medvetenhet och diskussion om potentiellt negativa effekter samt hur andra föreskrivna läkemedel kan interagera med läkemedel mot PTSD. Medicinering bör endast ordineras när en kliniker anser att de sannolika fördelarna överväger riskerna och när individen är utrustad med den kunskap som krävs för att fatta ett välgrundat beslut.
Algoritmbaserad läkemedelsbehandling vid PTSD
Bakgrund
Förskrivning av läkemedel är ofta suboptimalt, och detta har lett till försök att formalisera processen genom utveckling av förskrivningsalgoritmer. Detta är vanligt vid många sjukdomar och används ofta för psykiska hälsoproblem. Forskning inom depressionsområdet har visat att förskrivning enligt en sådan modell resulterade i betydligt bättre resultat än den som enbart baserades på klinikerns val.
Grundläggande principer
Cardiff University Traumatic Stress Research Group har utvecklat en förskrivningsalgoritm baserad på ISTSS behandlingsrekommendationer. Det finns ett antal principer som ligger till grund för denna algoritm. Dessa principer är pragmatiska och återspeglar god klinisk praxis.
- Som en allmän regel bör endast ett läkemedel införas eller ändras åt gången.
- Patienterna ska följas upp minst var fjärde vecka för att överväga deras framsteg och tolerans för medicineringen och för att avgöra om en förändring av den farmakologiska behandlingen krävs.
- En viss flexibilitet bör tillåtas utifrån evidensbaserad praxis.
- Regelbunden hänsyn bör tas till den diagnostiska säkerheten och förekomsten av andra faktorer som behöver åtgärdas eller uppmärksammas för att bidra till ökad effektivitet av medicineringen, exempelvis följsamhet, sociala faktorer och alkoholmissbruk.
Steg 1
Om en individ med PTSD och behandlande kliniker är överens om att behandling med läkemedel är indicerad och önskvärd, är det mest logiska tillvägagångssättet, baserat på nuvarande evidensbas, att förskriva ett av tre rekommenderade SSRI preparat (fluoxetin, paroxetin eller sertralin). Om patienten efter 4 veckor fortfarande upplever signifikanta PTSD symtom och tolererar läkemedlet, och man är överens om att farmakologisk behandling ska fortsätta, bör dosen ökas enligt nedanstående tabell. Förfarande upprepas stegvis vilket resulterar i att en individ som tolererar aktuellt preparat men fortsätter att uppvisa symtom, når den maximala dosen fluoxetin och paroxetin vid vecka 8 och sertralin vid vecka 12. Ytterligare 4 veckor bör tillåtas för att bestämma den maximala dosen innan ytterligare ändringar genomförs.
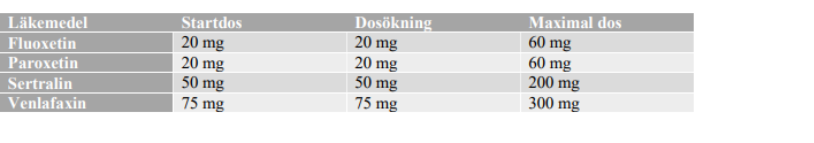
Steg 2
Om en individ inte har svarat på den maximalt tolererade dosen av ett SSRI bör ett alternativt läkemedel övervägas. Innan detta görs är det viktigt att utvärdera om det har skett några förändringar i den kliniska presentationen samt säkerställa att både patient och kliniker anser att pågående farmakologisk behandling är lämplig. Nästa steg handlar om att minska dosen av det befintliga läkemedlet och ersätta detta med ett alternativ. Det är rimligt att prova ett annat SSRI, särskilt om en individ inte har tolererat ett SSRI och kan förbättras med ett annat. Om en individ inte har visat ett betydande svar på ett visst SSRI är det teoretiskt osannolikt att han eller hon kommer att bli betydligt bättre med ett alternativt sådant.
Införandet av venlafaxin är därför ett logiskt nästa steg. Vid införandet bör SSRI dosen minskas veckovis enligt tidigare dosökning. Därefter introduceras venlafaxin med antingen 37.5 mg x 2 eller 75 mg x1. Individen bör följas upp månatligen där dosen ökas med 75 mg åt gången till högst 300 mg dagligen, om det behövs.
Steg 3
Vid uteblivet adekvat svar på venlafaxin och under förutsättning att det tolereras, skulle nästa steg vara ett tillägg med risperidon. Om en individ inte tolererar venlafaxin eller svarar mindre bra på det än på ett SSRI, rekommenderas att SSRI återinförs i stället för venlafaxin och att detta preparat istället förstärks. Med tanke på biverkningar av risperidon och den begynnande evidens som finns för quetiapine kan detta läkemedel användas i stället för risperidon, utifrån dess mer gynnsamma biverkningsprofil. Det bör dock påpekas att nuvarande evidens för quetiapin kommer från en RCT där preparatet använts som monoterapi och inte för förstärkning. Quetiapine initieras med 25 mg per dag och tas på kvällen. Efter 1 vecka, om det tolereras, ökas dosen till 25 mg två gånger om dagen. Dosen kan ökas stegvis med 50 mg per dag vid månatliga uppföljningar av klinikern. En maximal dygnsdos på 400 mg, baserad på tolerans och svar, rekommenderas i algoritmen.
Sidinformation
Innehållsansvarig
Anita Rembsgård
Gäller från
2022-09-14
Version
3.0
Handlingstyp
Vårdriktlinje
Handlingsslag
STYRANDE DOKUMENT
Godkänt av
Ulf Grahnat
Dokument-ID
222850
Källa
Evolution
