Lokalt odontologiskt vårdprogram huvud- och halsonkologi
Begreppsförklaringar och förkortningar
HBO = Hyperbar oxygenbehandling
BoS = Beställning och Svar (Cosmic)
MDK = Multidisciplinär konferens
OFM = Orofacial medicin
ORN = Osteoradionekros
PAD = Patologisk anatomisk diagnos
PAL = Patientansvarig läkare
STB = Särskilt tandvårdsbidrag
SVF = Standardiserat vårdförlopp
TNM = Klassifikation och stadieindelning enligt UICC, TNM classification of malignant
tumours, 7th edition, 2009.
WHO = World Health Organisation
ÖNH = Öron, näsa och hals
Bakgrund
Sedan 2014 finns beskrivning av Standardiserat vårdförlopp, och från 2015 ett nationellt vårdprogram för huvud- och halscancer. I vårdprogrammet finns beskrivningar och rekommendationer för vårdförloppets delprocesser samt hänvisningar till vetenskapligt underlag. Det finns ingen konflikt mellan innehållet i det standardiserade vårdförloppet och vårdprogrammet.
Ovanstående dokument behöver kompletteras med ett odontologiskt vårdprogram för huvud- och halsonkologi, eftersom beskrivning av vissa områden som berör patientens kontakt med tandvården helt eller delvis saknas. Detta gäller framförallt omvårdnad och rekonstruktion.
1 Standardiserat vårdförlopp
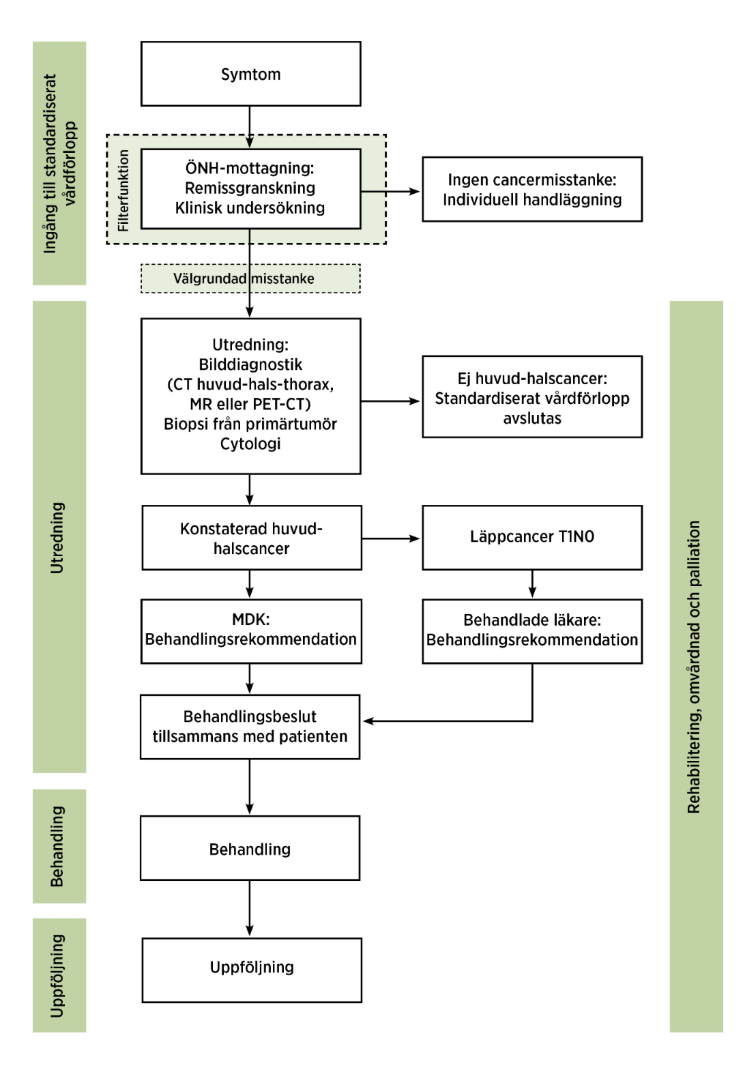
Syftet med standardiserat vårdförlopp (SVF) är att cancerpatienter ska uppleva en välorganiserad, helhetsorienterad professionell vård utan onödig väntetid oavsett var i landet patienten söker vård. Det innebär att alla steg i processen och alla ledtider är beräknade utifrån vad som är värdeskapande tid ur patientens perspektiv, alltså hur många dagar som krävs för att genomföra optimal hand-läggning och medicinsk behandling, men utan hänsyn till nuvarande organisation och arbetssätt.
Vid implementering ansvarar respektive landsting/region för att skapa organisation och resurser som möjliggör genomförande.
Misstanke om malignitet kan uppstå i såväl primärvård som specialiserad vård, på patientens initiativ eller i samband med behandling för en annan diagnos. Oavsett var misstanken uppstår, ska patienten remitteras till en ÖNH-mottagning för bedömning och ställningstagande till utredning enligt det standardiserade vårdförloppet.
Följande symtom ska ge misstanke om huvud- och halscancer
- Nytillkommen förstorad lymfkörtel eller knöl på halsen utan infektion eller
annan förklaring. - Ensidig nästäppa utan förklaring.
- Blodig sekretion från näsan utan infektion eller annan förklaring.
- Synlig eller palpabel tumör i näsa, munhåla, svalg eller spottkörtel.
- Heshet i mer än tre veckor utan förklaring eller förbättring.
- Sväljbesvär eller klumpkänsla med smärta upp mot öronen.
- Sår i munhåla, på tunga eller läppar som inte läker.
- Ensidiga obehag eller smärtor i halsen utan infektion eller annan förklaring.
- Serös mediaotit (otosalpingit) utan infektion eller annan förklaring.
- Knöl i öronspottkörtel, med eller utan facialispares.
Om patienten har ett eller flera av dessa symtom, ska remiss med SVF-markering (telefonkontakt med onkologsköterska att remiss är skickad) skickas till ÖNH-mottagning.
Remissen ska innehålla:
- Anamnes, ange särskilt symtom och fynd som ligger till grund för misstanke
samt tidigare utredningar av dem. - Om foto finns kan den bifogas i remissen eller hänvisning till aktuellt journalsystem.
- Samsjuklighet.
- Tidigare sjukdomar och behandlingar.
- Läkemedel.
- Rökning.
- Social situation samt eventuella språkhinder eller funktionsnedsättningar.
- Kontaktuppgifter för patienten inklusive mobiltelefonnummer.
- Märk remissen med SVF.
Vid undersökning bedömer ÖNH-läkaren om malignitetsmisstanken är så stark (välgrundad misstanke) att det är motiverat att utreda patienten enligt SVF. I dessa fall ska utredningen starta omedelbart.
Utredningen ska utföras på ett sådant sätt att den utgör tillräckligt underlag för beslut om rekommendation för behandling vid MDK. När den välgrundade misstanken har bekräftats, vid första undersökningen på ÖNH-mottagning, beställs fler undersökningar.
Undersökningsförloppet ska vara slutfört inom 14 dagar från första besöket på ÖNH-mottagningen, vilket innebär att då ska alla utredningssvar finnas tillgängliga och klara. Det ska finnas förbokade tider för undersökningar och behandlingar, som ÖNH koordinatorn använder, för att boka in patienten i hela vårdförloppet.
Det innebär att patienten ska erbjudas tid på Käkkirurgiska kliniken för tandstatusundersökning snarast möjligt men senast inom 14 dagar, efter det första besöket på ÖNH-mottagning. Patienten får en kontaktsjuksköterska (ÖNH) eller annan fast vårdkontakt i samband med att utredningen påbörjas. Kontaktsjuksköterskan ansvarar för att en individuell vårdplan upprättas tillsammans med patienten i samband med diagnos. Den individuella vårdplanen ska sedan uppdateras löpande under behandling och uppföljning.
Beslut om behandlingsrekommendation fattas vid MDK, undantaget läppcancer T1N0. Behandlingsbeslutet fattas av den behandlande läkaren tillsammans med patienten och de närstående.
I normalfallet bör behandling starta inom 12 dagar efter MDK vid kirurgisk behandling, eller
inom 20 dagar vid övrig onkologisk behandling.
Flöde SVF
2 Odontologiskt vårdprogram för huvud- och halsonkologi
Målsättningen med det odontologiska vårdprogrammet är att upprätthålla en god patientsäkerhet och ge en effektiv personcentrerad god vård i rätt tid. Vid MDK presenteras resultat från cancerutredningen. Tumören klassificeras och stadieindelas, och behandlingsrekommendation föreslås. Tumörens storlek, typ samt lokalisation ligger till grund för val av behandling.
Beslut om behandling fattas av den behandlande läkaren tillsammans med patient och närstående.
Följande personalkategorier ska medverka vid MDK:
- ÖNH-specialist med tumörkirurgisk inriktning.
- Onkolog med huvud- och halsinriktning.
- Radiolog.
- Patolog.
- Tandläkare med kompetens inom OFM.
- Kontaktsjuksköterska/koordinator.
Vid behov även:
- Andra inbjudna specialister (till exempel käkkirurg, plastikkirurg, neurokirurg, oralprotetiker, logoped och dietist).
Tandläkarens roll vid MDK
Information om patienter som är anmälda till regionala MDK har skickats till käkkirurgiska klinikens funktionsbrevlåda inför konferensen. Denna skrivs ut av receptionspersonal, och lämnas till den tandläkare som närvarar vid ronden. Information om patienter som är anmälda till lokala MDK hämtas i Cosmic och skrivs ut av den tandläkare som närvarar vid ronden.
Det är viktigt med aktivt deltagande av tandläkare som deltar vid MDK
- Kontrollerar om patienten är undersökt inför strålbehandling. Om möjligt informera om när patienten kan bli infektionssanerad.
- Lyfter frågan på MDK om behov av munöppnare för att minska strålbehandlingens toxicitet i området.
- Bevakar frågor om bettet i samband med kirurgiskt behandlingsbeslut, och vidarebefordrar informationen till övriga specialisttandvården som t.ex. käkkirurgi och oral protetik. Vid beslut om resektion fastställs resektionens omfattning, behov av operationsplatta och plattans utsträckning. Remiss om framställning operationsplatta skickas av ansvarig ÖNH-läkare till OFM. Ansvarig tandläkare på OFM skickar remiss till oral protetik för framställning av definitiv obturator.
Patienten är oftast redan känd vid käkkirurgiska kliniken avdelningarna för OFM och käkkirurgi inför MDK. Antingen har remiss för bedömning inför strålbehandling och/eller kirurgisk behandling redan kommit in från ÖNH-mottagning. Om patienten inte är känd vid käkkirurgiska kliniken inför MDK, bokas tid för undersökning samma, eller nästföljande dag.
Utredning och förberedande behandling
Remiss till käkkirurgiska kliniken/OFM med frågeställning misstanke om malignitet.
Riktlinje omhändertagande:
- Remissen bedöms som akut och patienten kallas för undersökning inom två dagar.
- Om den kliniska bilden bekräftar stark misstanke om malignitet kontaktas ÖNH-mottagning via sköterska eller läkare.
- Man handlar efter instruktion från ÖNH-läkare. (Det vanligaste är att tandläkaren tar biopsi)
- Preparat skickas för PAD till Patologen på Länssjukhuset Ryhov. Remissen märks med SVF.
- Remiss till ÖNH-mottagning markerat med SVF skickas. (se ovan vad remiss skall innehålla)
- Remiss till lämplig radiologisk undersökning skall skickas av ÖNH-onkologläkare.
- Patient informeras om att vi initierar SVF förlopp pga. misstanke om malignitet. Information om remisser och kommande undersökningar.
När misstanke om malignitet saknas, skickas remiss till avdelningen för oral patologi, Malmö universitet. Vid konstaterad malignitet i biopsin är det tandläkarens ansvar att ringa och informera patienten att det krävs vidare utredning på ÖNH-kliniken. Mycket information kommer att ges vid det tillfället och därför rekommenderas att ta med sig en anhörig. Diagnos skall inte lämnas ut via telefon. Patienten kallas till ett gemensamt besök hos OFM/käkkirurgi/ÖNH för information om diagnos och fortsatt utredning.
Initial utredning inför MDK
Vid välgrundad misstanke om cancerdiagnos remitterar onkologansvarig ÖNH-läkare patienten till käkkirurgiska kliniken för bedömning av tandstatus. Patienten utreds omgående kliniskt och radiologiskt inför MDK. Den radiologiska undersökningen består av helstatus och vid behov panoramabild. I vissa fall utreds patienten vidare med andra radiologiska tekniker.
Efter MDK
Efter MDK görs en definitiv odontologisk terapiplan som dokumenteras i journalen.
ÖNH-läkare och onkolog meddelas terapiplanen för att tydliggöra tandsaneringens omfattning.
Vid kurativ strålbehandling är den odontologiska terapiplanen mer radikal, det vill säga tänder med tveksam prognos avlägsnas. Tandsaneringen ska vara avslutad inom två veckor efter MDK. Vid palliativ behandling bör kravet på radikalitet diskuteras med ansvarig läkare.
Patienten bör i ett tidigt skede planeras för rekonstruktion och bettrehabilitering hos käkkirurg och oralprotetiker för att få rätt information och förväntningar på det rekonstruktiva arbetet.
Odontologisk journal
Journalen ska innehålla uppgifter om anamnes, munhålestatus inklusive radiologiskt helstatus och vid behov panoramabild. För tandlösa patienter krävs endast panoramabild med kompletterande intraorala bilder av käkarnas frontparti, om inte annan patologi inom käkarna konstaterats som dokumenterats med annan radiologisk teknik.
Daganteckningen bör alltid innehålla uppgifter om patientens allmäntillstånd, lokala status och var patienten befinner sig i sin onkologiska behandling.
Debitering
Behandlingen debiteras som Led i sjukdomsbehandling enligt kategori S7 i landstingens/regionernas tandvårdsstöd inför och under strålbehandlingen. Efterkontroller upp till och med sex månader efter avslutad strålbehandling ingår i S7. Patienter som genomgått kirurgisk behandling (tumörresektion av käkarna) kan bli aktuella för käkrekonstruktion eller protetisk rekonstruktion, som då omfattas av kategori S2.
Efter avslutad strålbehandling mot huvud- och halsområdet kan patienten vara berättigad till särskilt tandvårdsbidrag (STB), under förutsättning att kravet på mätvärden för muntorrhet uppfylls. Läkarintyg som bekräftar genomgången strålbehandling mot huvud- och halscancer krävs.
STB kan användas vid kontroller vid 9 respektive 12 månader efter avslutad strålbehandling. I annat fall debiteras patienten enligt betalmodell Försäkringskassan. Patienter som efter onkologisk behandling får orofacial funktionsnedsättning som medför stora svårigheter att sköta sin munhygien eller att genomgå behandling i tandvården, kan prövas för ersättning enligt betalmodell Tandvård till personer med stora behov på grund av långvarig sjukdom eller funktionsnedsättning”, som även kan benämnas F-tandvård eller ”blått kort”. Kategori F9 orofacial funktionsnedsättning. Läkarintyg krävs.
Patienter som genomgått kirurgisk behandling (tumörresektion av käkarna) kan bli aktuella för käkrekonstruktion eller protetisk rekonstruktion, som då omfattas av kategori S2.
3 Omhändertagande vid strålbehandling
Den dominerande tumörformen i huvud- och halsområdet är skivepitelcancer. Den bedöms som måttligt strålkänslig, vilket betyder att strålbehandling måste ges i sådan omfattning att normalvävnadstoleransen tangeras. I Sverige används praktiskt taget uteslutande linjära acceleratorer för att leverera fotonstrålning till patienter. Fotonstrålningen i detta sammanhang är elektromagnetisk strålning med så hög energi att den verkar joniserande i vävnadernas celler. Celldöden som följer beror framför allt på att skador i cellernas DNA är omöjliga att reparera och omöjliggör fortsatt liv för de celler som skadas. Ibland ges cytostatika som tilläggsbehandling till strålbehandling. Toxiciteten är väsentligen densamma som vid enbart strålbehandling, men den utvecklas snabbare. I slutskedet av den onkologiska behandlingen stiger graden av toxicitet ytterligare. Biverkningarna kan då bli mer allvarliga, liksom de generella och specifika symtomen.
Mål för odontologisk utredning och behandling
- Diagnostisera och behandla dentala infektioner i god tid inför strålbehandlingen.
- Uppnå bästa möjliga munhålemiljö inför, under och efter strålbehandling.
- Kunna möjliggöra god nutrition under och efter strålbehandling.
- Strålbehandlingen ska kunna genomföras utan uppehåll orsakat av besvär i munnen.
- Förebygga infektioner akut och inför framtiden.
- Medverka tidigt till optimal käk- och munhålefunktion och eventuell bettrehabilitering.
- Förebygga nedsatt gapförmåga (trismus).
- Förebygga osteoradionekros.
Inför strålbehandling
Kariessanering
- Tänder med manifest karies exkaveras och förses med permanenta fyllningar.
- Tänder med pulpanära kariesangrepp med eller utan lesion till pulpan bör övervägas att extraheras.
Om rotbehandling ses som ett fullgott alternativ till extraktion, bör instrumentering av rotkanalerna utföras med kofferdam och aseptisk teknik.
Indikation för tandextraktion
- Periradikulära, akuta eller kroniska infektioner.
- Partiellt erupterade tänder framförallt i underkäken.
- Tänder med vertikala benfickor eller furkationsinvolveringar, grad II – III. Parodontolog konsulteras vid behov.
- Andra faktorer som påverkar beslut om extraktionsterapi är patientens övriga tandstatus, tandvårdsvanor och eventuella behandlingssvårigheter.
Extraktioner ska utföras med god aseptik och atraumatisk teknik. De tänder som ska extraheras och ligger i de förväntade strålområdena prioriteras akut.
Eventuella extraktioner i tumörområdet utförs först efter diskussion med ansvarig onkolog- eller öron-, näsa- och halsläkare. Läkningstiden efter en tandextraktion bör helst vara 7-10 dagar. Antibiotika kan vara indicerat i samband med tandextraktioner i denna patientgrupp för att minska risken för postoperativa infektioner och komplikationer med läkningen.
Om tandluckor efter extraktioner i frontpartiet behöver ersättas, görs detta med temporära avtagbara protetiska konstruktioner.
Parodontal sanering
Under den parodontala saneringen kartläggs aktuella munhygienvanor och vid behov optimering av munhygienen. Indicerad scaling utförs.
Vid behov konsulteras specialist inom parodontologi. Multidisciplinära terapiplaneringar eftersträvas för att optimera behandlingen för denna patientgrupp. Om det blir aktuellt med behandling på avdelningen för parodontologi bör den ske så snart som möjligt. Patientgruppen har hög prioritet.
Registrering och uppföljning av gapförmåga
Strålbehandlingen kan medföra fibrotisering av käkmuskulaturen med en reducering av gapförmågan som effekt. Muskulaturen kan också bli mer spänd som en konsekvens av patientens hälsotillstånd och psykisk belastning.
- Information ska ges till patienten om strålbehandlingens påverkan på käkmusklerna samt om vikten av att behålla en så god gapförmåga som möjligt och om åtgärder för att behålla och/eller förbättra denna.
- Maximal gapförmåga registreras med hjälp av incisalskärsavstånd mellan specifikt angivna tänder, alternativt cristaavstånd om patienten är tandlös, och dokumenteras. Samma mätpunkter ska användas vid uppföljande registreringar.
- Vid reducerad gapförmåga eller vid spänningssymtom instrueras patienten, muntligt och skriftligt, i specifik rörelseträning för käkmuskulaturen (se bilaga). Övningarna har till syfte att åstadkomma muskelavslappning och stretching. För att minska spänningar generellt och skapa förutsättningar för en effektiv träning är det viktigt med rätt andningsteknik, så kallad djup- eller bukandning. Patienten instrueras i att hålla underkäken vanemässigt i ett viloläge genom att ha mellanrum mellan över- och underkäkständerna och exempelvis tona på m-ljudet. Instruktion i fria käkrörelser och i successiv tänjning ges. Individuell anpassning av tänjningsövningen är viktig. Engströmsklämma alternativt Therabite kan lämnas ut som hjälpmedel vid behov. Vid kraftigt nedsatt gapomfång kan värmeapplicering i masseterregionen inför träningen rekommenderas.
Avtryck för modeller
- Alginatavtryck tas för arbetsmodeller på de patienter som ska genomgå större kirurgi samt de som behöver munöppnare, operationsplatta eller dylikt.
- Studiemodeller i dubbel upplaga beställs för de patienter som ska genomgå kirurgi. För de patienter som ska genomgå större kirurgi i maxillan och senare kommer omhändertas av oral protetik skickas modellerna till protetikavdelningen.
- Kostnad för modeller debiteras inte Bedömning tandvård utan beställande enhet.
- Modellerna lagras på käkkirurgiska kliniken.
Patientinformation
Muntlig information kring behandlingens påverkan i munhålan och närliggande vävnader ges till patienten inför strålstarten. Den skriftliga informationen gällande behandlingen finns i den patientpärm ”Min vårdplan” som delas ut av kontaktsjuksköterska på ÖNH.
Preventiva åtgärder
- Munhygienen optimeras avseende karies och parodontit.
- Salivproduktionen (tuggstimulerad) dokumenteras.
- Utökad fluorprofylax.
- Samtal om hur rökning och alkoholkonsumtion kan påverka den orala hälsan vid sjukdom och behandling.
- Traumaeliminering, vassa fyllningar och kuspar som riskerar att traumatisera slemhinnan ska justeras och eventuella decubitus hos protesbärare behandlas.
uppföljning av kooperation avseende munhygien och fluorterapi sker på individuell indikation
Understödjande behandling och kontroller
Under strålbehandling
Patienten bokas till tandhygienist på käkkirurgiska kliniken en gång i veckan med början från andra strålveckan. Förbokade tider finns och bokningarna rapporteras till strålbehandlingsenheten via funktionsbrevlåda för sambokning.
Patienten följs upp vad gäller biverkningar av strålbehandlingen (mucosit, svampinfektion, sväljsvårigheter, nutrition, slembildning och muntorrhet, lokal smärtlindring )
Hjälp och stöttning med munhygien och uppdatering av produkter vad gäller detta.
Professionell rengöring av tänder och munslemhinna.
Vid varje besök hos tandhygienisten registreras oral mukosit enligt WHO:s index. Lidocainhydroklorid i oral cleaner används för rengöring och lokal smärtlindring.
Gapförmågan mäts och registreras vid varje återbesök. Vid reducerad gapförmåga övervägs individuellt anpassad rörelseträning. (se bilaga). Eventuella avtagbara tandproteser måste ofta sättas ut på grund av att orala mukositen i det bestrålade området skapar problem.
Kontroll av tandläkare sker vid behov under strålbehandlingens gång, därefter cirka tre månader efter avslutad strålbehandling. Tandhygienisten eller tandsköterskan hjälper vid behov till att samboka tandvårdsbesök med övriga besök i vården. Vid svår oral mukosit och sekundära orofaryngeala infektioner ordinerar tandläkaren individanpassad behandling inklusive uppföljande kontroller. Behandling kan föregås av mikrobiologisk odling, som administreras via remisshantering patientjournalen i Cosmic BOS. Om cytostatika ges som tilläggsbehandling till strålbehandling, kontaktas onkologläkare som då ansvarar för ordination.
Efter strålbehandling
Ansvarig specialist inom OFM beslutar om intervall för uppföljande kontroller som utförs med avseende på:
- Utläkning av mukosit.
- Bedömning av muntorrhet och behandling.
- Ökad kariesrisk.
- Passform avtagbara protetiska ersättningar.
- Minskad gapförmåga.
- Parodontalt status.
- Utläkning av extraktionsalveoler.
- Särskild hänsyn bör tas till sjukdomar och livsstilsfaktorer som medför ökad komplikationsrisk, till exempel diabetes, nedsatt immunförsvar, bristfällig egenvård, rökning och alkohol.
- Hjälp, stöttning och motivering till en god egenvård och fluorprofylax.
Efter avslutad behandling erbjuds patienter uppföljning på individuell rekommendation. Vanligen efter 3 och 6 månader. I vissa fall erbjuds även uppföljning 9 och 12 månader efter avslutad strålning.
Trismus (nedsatt gapförmåga) kan utvecklas hos patienter som genomgått strålbehandling. Mätning av maximal gapförmåga registreras vid varje undersökningstillfälle. Vid reducering av gapförmågan instrueras patienten i rörelseträningsprogram (se bilaga) och följs upp. Remiss till klinisk bettfysiologi för eventuella kompletterande insatser övervägs vid behov.
Vid komplikationer i munhålan, efter onkologisk behandling, bör patientens fortsatta handläggning diskuteras inom det huvud- och halsonkologiska teamet.
Fortsatt information, instruktion, fluorprofylax och motivering av patienten genomförs för att uppnå optimal munhygien med tanke på muntorrhet och ökad kariesrisk.
Vid fortsatta parodontala problem efter cancerbehandlingen skickas remiss till avdelningen för parodontologi för omhändertagande. Flödesschemat för parodontal behandling följs systematiskt och strikt utan fördröjning. Antibiotikaprofylax ordineras enligt riktlinjerna i samband med behandlingen.
Då dessa patienter kan vara smärtkänsliga och gapsvårigheter kan föreligga är det viktigt att arbeta med anestesi och erbjuda pauser under behandlingen. Sväljsvårigheter är vanligt förekommande och medför att patienten kan uppleva stora besvär med vattenflödet vid scaling, därför kan assistans rekommenderas vid behandling hos tandhygienist.
Vid behov diskuteras rökningens negativa inverkan och rökavvänjning erbjuds. Remiss skickas till rökavvänjare enligt överenskommelse med patienten. Uppföljningen av dessa patienter är mycket viktig och i samband med utvärderingen av scaling/kirurgi görs en individuell uppföljningsplan. Vid besök görs alltid munhygienkontroll (vid behov även reinstruktion), fickdjupsscreening samt indicerad scaling/debridering. När sjukdomen är under kontroll och patient uppvisar god compliance avslutas patienten och hänvisas till allmäntandvården för fortsatt omhändertagande.
I de fall patienten erbjuds uppföljning 12 månader efter avslutad strålbehandling sambokas patienten till tandläkare och tandhygienist på OFM. Patienten erbjuds revisionsundersökning. I de allra flesta fall avslutas därefter patienten på avdelningen och hänvisas till allmäntandvården.
Om patienten samtycker, skickas brev till berörd behandlare med information om genomgången behandling samt förslag på fortsatt omhändertagande i tandvården.
Patienten får informationsblad ”till dig som genomgått strålbehandling”. Eventuella gipsmodeller skickas med patienten.
De patienter som inte har en etablerad tandvårdskontakt i allmäntandvården erbjuds remiss till sådan.
Överföring till ordinarie tandläkare för fortsatta kontrollintervall
Remiss till allmäntandvården bör innehålla:
- Diagnos.
- Information om genomgången onkologisk behandling.
- Allmän anamnes till exempel tidigare sjukdomshistoria, läkemedel, eventuella allergier/överkänslighet och tobaksvanor.
- Uppgifter om utförd tandsanering och om annan utförd specialisttandvård.
- Prognos för utförd behandling.
- Eventuella komplikationer.
- Röntgenmaterial kan rekvireras från Odontologisk radiologi.
- Vikten av fortsatt revisionstandvård och stöd av tandhygienist.
- Rekommendation om fortsatt fluoranvändning.
- Information om nuvarande gapförmåga, rekommendation om mätning och registrering av denna samt gapträning vid behov.
- Käkkirurgiska kliniken ska kontaktas om komplikationer uppstår eller om invasiva ingrepp planeras i strålat ben.
- Antibiotikaprofylax vid invasiva ingrepp ordineras enligt riktlinjerna.
- Information om patienten är berättigad till särskilt tandvårdsbidrag eller F-tandvård.
Strålbehandlingens bieffekter
Tidiga reaktioner
Redan en till två veckor efter påbörjad strålbehandling kan biverkningar uppstå. Om tumörens lokalisation är i munnen eller om en tilläggsbehandling med cytostatika påbörjats före strålbehandlingen kan besvär i munnen finnas innan strålbehandlingen påbörjats. En individuell bedömning ligger till grund för när första besöket hos tandhygienisten sker (vanligtvis vecka 2). Cirka 80 procent av patienterna drabbas av strålinducerad oral mukosit av varierande grad, vilket kan orsaka smärta och nutritionssvårigheter. Opportunistiska infektioner orsakade av svamp och virus kan förekomma tidigt. Den orala mukositens maximala intensitet brukar uppträda mot slutet av strålbehandlingen och nå sin kulmen cirka 1 till 2 veckor efter avslutad strålbehandling. Det kan ta upp till 3 månaders tid innan mukositen är helt utläkt.
Andra akuta biverkningar av strålbehandling är muntorrhet, nedsatt smak, ökad mängd segt slem, trötthet, illamående, heshet och hudbiverkningar. Dessa biverkningar brukar öka allteftersom strålbehandlingen fortskrider, för att sedan långsamt minska efter att strålbehandlingen avslutats. Biverkningar bör följas upp under och efter avslutad strålbehandling.
Sena reaktioner
Många patienter har efter avslutad strålbehandling kvarvarande biverkningar under en längre tid. Sena biverkningar kan bestå av kvarstående muntorrhet, ökad kariesrisk, trismus och kvarstående smakförändring. Tillsammans ger dessa biverkningar ofta också försämrad sväljningsförmåga. Andra biverkningar kan vara pigmentering, fibros, och vidgade blodkärl i huden och i mun- och svalgslemhinnor. Osteoradionekros är en ovanlig, men allvarlig sen biverkning.
4 Kirurgisk rekonstruktion
Syftet med följande rutiner är att säkerställa en god och säker vård för patienter som genomgår kirurgi i huvud- och halsområdet. Det gäller nedanstående operationstekniker:
- Vaskulariserad lambå.
- Hemimaxillektomi.
- Lådresektion mandibel.
- Pectoralislambå.
- Mandibeldelning vid tungcancer.
Mål för odontologisk utredning och behandling vid rekonstruktionskirurgi
- Diagnostisera och behandla dentala infektioner i god tid.
- Uppnå bästa möjliga munhålemiljö inför, under och efter operation.
- Kunna möjliggöra god nutrition.
- Behandlingen ska kunna genomföras utan uppehåll orsakat av tandbesvär.
- Förebygga infektioner akut och inför framtiden.
- Medverka tidigt till optimal käk- och munhålefunktion och eventuell bettrehabilitering.
- Förebygga och minska lidandet för patienten.
Information från USL som hjälper till i nästa steg
Checklista:
- Epikris.
- Läkemedelslista.
- Operationsberättelse.
- Uppföljning (när, var och hur?).
- Röntgen (när och vad?).
Postoperativ sår/munvård:
- Rengöring av munhålan/operationsområdet.
- Användning av tandkräm eller inte vid särskilt lambåkirurgi.
Gapträning (när och hur?)
Uppföljning ÖNH
Enligt det nationella vårdprogrammet för öron-, näsa-, halscancer så sker kontroller via ÖNH-mottagningen var 3:e månad år 1-2 och var 6:e månad år 3-5.
4:1 Rekonstruktion med fritt vaskulariserad lambå
Bakgrund
Vid cancer i eller kring mandibeln kan man vara tvungen att kirurgiskt avlägsna tandbärande segment samt ytterligare delar av mandibeln. Andra indikationer kan vara osteoradionekros (strålinducerad bennekros) eller tillstånd efter trauma. Hur stor resektion som behövs vid cancerkirurgi är beroende på tumörens storlek. Vid dessa operationer förflyttas en fri lambå med tillhörande artär och ven vanligtvis från underarm eller underben till defekten i huvud- och halsområdet. Kärlen anastomoseras (förbinds) till kärl i anslutning till defekten för att upprätthålla cirkulationen i den förflyttade vävnaden. Exempel på olika mikrokirurgiska rekonstruktioner vid ovanstående operationsindikationer är
- Fritt vaskulariserat fibulatransplantat (underben) med eller utan hud (kan formas för att till exempel rekonstruera en mandibel).
- Radialislambå (mjukvävnadslambå med hud från underarmen).
- I vissa fall täcks defekten med en stjälkad pectoralislambå med muskel och hud i stället för en fri lambå.
Teamet som utför operationen består av plastik-, ÖNH- och käkkirurger. Tumörresektion utförs av ÖNH- och käkkirurg och rekonstruktionen av plastik- och käkkirurg.
Arbetsgång
Patienten blir primärt opererad vid Universitetssjukhuset i Linköping där plastikkirurg, ÖNH-kirurg och i vissa fall även käkkirurg ingår i kirurgteamet.
Patienten anländer till Länssjukhuset Ryhov cirka 1-2 veckor postoperativt till avdelningen KIR B/ÖNH. Patienten läggs in på KIR B/ÖNH. Information om patienten ska medfölja från Universitetssjukhuset i Linköping till avdelningen. Checklista vid utskrivning av utomlänspatienter med huvud- och halscancer ska användas så att all information, som är till nytta för patientens säkerhet, överförs. Patienter kan också skrivas ut från Linköping direkt till hemmet och får då uppföljningsbesök på ÖNH Ryhov för fortsatt eftervård samt kontroller på käkkirurgiska kliniken Ryhov.
Under patientens vistelse på Länssjukhuset Ryhov
När patienten skrivs ut från Universitetssjukhuset i Linköping och kommer till KIR B/ÖNH på Ryhov tas patienten dagligen upp på gemensam rond med ansvarig avdelningsläkare och käkkirurg. När patienten kommer till Ryhov skickar ÖNH-läkare remiss till tandhygienist för kontroll och hjälp med munhygien postoperativt.
Postoperativa kontroller syftar till att innefatta att se om det förekommer benblottor och att slemhinnan sakta men säkert läker. Initialt se till att man inte stör fibrintäckta sår, vassa benkanter, komfort, tecken på virus och svampinfektion, lösa eller vassa tänder. Särskild vikt läggs vid att kontrollera läkningen av resektionssnittet i tandbärande segment samt vitaliteten i lambån. Vid särskilda fall ser man patienten tillsammans i onkologteamet för ÖNH och käkkirurg. Behandlingsplan ska nedtecknas i journalen T4. Tandhygienist stöttar och hjälper patienten med munhygienen och instruerar patienten i egenvård under tiden patienten är inneliggande och vid behov även därefter För eventuell tracheostomi ansvarar avdelningsläkare ÖNH.
Ansvarsfördelning eftervård
- Foto.
- Antibiotika sköts av ÖNH.
- Tecken på virus, svamp eller annan infektion
- Nutrition sköts av ÖNH.
- PAD-svar bevakas av ÖNH.
- Smärta/analgetika sköts av ÖNH.
Daglig redovisning sker på morgonmötet klockan 07.45 på Käkkirurgiska kliniken och samtliga informeras om patientens status samt planering. Ändringar i patientens plan meddelas muntligen och skriftligen i T4.
Uppföljning
Kontroller efter behandlingen syftar till att tidigt upptäcka lokoregionala recidiv samt att behandla och stödja patienterna med de problem som kan uppstå.
Perioden utskrivning – 1 månad postoperativt
Patienten kallas till käkkirurgiska kliniken främst till tandhygienist med ett individanpassat intervall. I samband med dessa besök kallas tandläkare in för kontroll av läkning etc.
- Kontroll av lambåns vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Avlägsnande av kvarvarande suturer.
- Beslut om fortsatt intervall på återbesök tandläkare och/eller tandhygienist.
- Kontroll av alveolarutskottets ben och täckning med slemhinna vid delningen i mandibeln.
- Symtom och tecken på infektion (bakterier, virus eller svamp).
- Symtom från rekonstruktionsplattan.
- Stabilitet i mandibeldelningen.
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om det ska göras eller inte, tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition om inte det redan är gjort via dietist och logoped.
Tuggförmåga, konsistens och belastning.
Perioden 3-6 månader postoperativt:
Glesare besök allteftersom läkningen fortskrider och patienten klarar mer av sin egenvård.
- Kontroll av eventuell lambåns vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Beslut om fortsatt intervall på återbesök till tandläkare och/eller tandhygienist.
- Kontroll av alveolarutskottets ben och täckning med slemhinna vid delningen i mandibeln.
- Symtom och tecken på infektion.
- Symtom från rekonstruktionsplatta.
- Stabilitet i mandibeldelningen.
- Beslut om man kan belasta operationsområdet med tuggning.
- Beslut om fortsatt intervall på återbesök till tandläkare och/eller tandhygienist.
- Remiss till oral protetik för bedömning och initiering av eventuell rekonstruktion av tänderna.
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition. Tuggförmåga, konsistens och belastning.
Perioden 6-12 månader postoperativt
Planering och utförande av rekonstruktion av tänderna antingen med avtagbar protetik eller med fixturstödd protetik.
Komplikationer:
Vid uppkomna komplikationer så som infektioner, tecken på recidiv meddelas ÖNH och beslut tas om vem, som kontaktar Linköping ÖNH för konsultation.
Vid tecken på ej vital lambå kan man överväga en MR undersökning och eller CT, som stöd för beslut.
Om lambån ska avlägsnas utförs den operationen vid US Linköping.
Uppkomna infektioner behandlas i samråd med PAL patientansvarig på ÖNH och eventuellt även infektionskliniken på Ryhov, Jönköping.
Komplikationen hanteras antingen på Ryhov, Jönköping eller via konsultation med PAL i Linköping ÖNH.
Foton kan kommuniceras via funktionsbrevlådan eller via USB minne.
Radiologiska undersökningar överförs mellan Ryhov och Universitetssjukhuset i Linköping via Radiologiska enheten på Ryhov telefonnummer: 224 10.
4:2 Lådresektion mandibel
Bakgrund:
Vid cancer i eller kring underkäken där tumörens storlek eller spridning inte är så omfattande kan det vara aktuellt att kirurgiskt avlägsna delar av mjukvävnad och hårdvävnad. Skillnaden mot en resektion av mandibeln är att den basala delen sparas och täcks av befintlig slemhinna. Andra indikationer kan vara osteoradionekros eller läkemedelsinducerad käkbensnekros.
Arbetsgång
- Patienten blir primärt opererad vid Universitetssjukhuset i Linköping där ÖNH kirurg och/eller käkkirurg deltar i kirurgteamet.
- Patienten anländer till Ryhov, Jönköping efter någon dag postoperativt från Universitetssjukhuset i Linköping till avdelningen KIR B/ÖNH. Patienten läggs in på KIR B/ÖNH. Information om patienten ska medfölja från Universitetssjukhuset i Linköping till avdelningen. Checklista vid utskrivning av utomlänspatienter med huvud- och halscancer ska användas så att all information, som är till nytta för patientens säkerhet, överförs. När Käkkirurgiska kliniken i Linköping har varit involverad så skickas ett brev till Käkkirurgiska kliniken i Jönköping för kännedom.
- I vissa fall kan operationen utföras vid Ryhov, Jönköping och operatörer blir då ÖNH och käkkirurg.
Efter kirurgi finns patienten på uppvakningsavdelningen och läggs sedan in på avdelningen KIR B/ÖNH.
Under patientens sjukhusvistelse på Länssjukhuset Ryhov
När patienten skrivs ut från Universitetssjukhuset i Linköping och kommer till KIR B/ÖNH på Ryhov tas patienten dagligen upp på gemensam rond med ansvarig avdelningsläkare och käkkirurg. Kontrollerna innefattar att se över om det förekommer benblottor och att slemhinnan läker. Initialt se till att man inte stör fibrintäckta sår, ta bort vassa benkanter, komfort, tecken på bakteriell, virus och svampinfektion, lösa eller vassa tänder. Vid särskilda fall ser man patienten tillsammans i onkologteamet ÖNH och käkkirurg.
Behandlingsplan ska nedtecknas i journalen T4. Tandhygienist hjälper till med munvård under tiden patienten är inneliggande. Dagligen om så behövs. Instruktion till patienten i egenvård inför hemgång.
Ansvarsfördelning eftervård:
- Foto.
- Antibiotika sköts av ÖNH.
- Tecken på virus, svamp eller annan infektion.
- Nutrition sköts av ÖNH.
- PAD-svar bevakas av ÖNH.
- Smärta/analgetika sköts av ÖNH.
Daglig redovisning sker på morgonmötet klockan 07.45 på Käkkirurgiska kliniken och samtliga informeras om patientens status samt planering. Ändringar i patientens plan meddelas muntligen och skriftligen i T4.
Uppföljning
Kontroller efter behandlingen syftar till att tidigt upptäcka lokoregionala recidiv samt att behandla och stödja patienterna med de problem som kan uppstå.
Perioden utskrivning – 1 månad postoperativt
Patienten kallas till Käkkirurgiska kliniken främst till tandhygienist 1-2 gånger/vecka för hjälp med munhygienen. I samband med dessa besök kallas käkkirurgi in för kontroll av läkning etc.
- Avlägsning av kvarvarande suturer.
- Beslut om fortsatt intervall på återbesök tandläkare och/eller tandhygienist.
- Täckning av alveolarutskottets ben med slemhinna.
- Symtom och tecken på infektion (bakteriell, virus, svamp).
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition om inte det redan är gjort via dietist och logoped avseende tuggförmåga, konsistens och belastning.
Perioden 3-6 månader postoperativt
Glesare besök allteftersom läkning fortskrider och patienten klarar mer av sin egenvård.
- Läkning i incisionerna.
- Beslut om fortsatt intervall på återbesök till tandläkare och/eller tandhygienist.
- Symtom och tecken på infektion.
- Beslut om man kan belasta operationsområdet.
- Remiss till oral protetik för bedömning och initiering av eventuell rekonstruktion av tänderna.
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Tuggförmåga, konsistens och belastning.
Perioden 6-12 månader postoperativt
Planering och utförande av rekonstruktion av tänderna antingen med avtagbar protetik eller med fixturstödd protetik.
Komplikationer:
Vid uppkomna komplikationer så som infektioner, tecken på recidiv meddelas ÖNH. Gemensamt beslut om behandling och ansvarsfördelning tas, vilket dokumenteras och efterföljs.
Uppkomna infektioner behandlas i samråd med PAL på ÖNH och eventuellt även infektionskliniken på Ryhov.
Komplikationen hanteras på Ryhov.
Komplettering med radiologisk undersökning/kontroll sker med utgångspunkt från symtom och på individuell indikation.
4:3 Pectoralislambå
Bakgrund
Vid större resektioner av både mjukvävnad och hårdvävnad i underkäken brukar den rekonstrueras med fritt fibula transplantat med både muskel, ben och hud. När det inte är lämpligt med fibulatransplantat finns alternativet att använda en pectoralis major lambå. Lambån är att betrakta som en stjälkad lambå med kvarvarande blodförsörjning från sitt ursprung och utgörs av muskel och hud. Vid misslyckad och förlorad vaskulariserad fibulalambå kan pectoralislambån bli aktuell som rekonstruktionsmetod.
Arbetsgång:
- Patienten blir primärt opererad vid Universitetssjukhuset i Linköping där plastikkirurg, ÖNH-kirurg och i vissa fall även käkkirurg ingår i kirurgteamet.
- Patienten anländer till Ryhov cirka 1-2 veckor postoperativt från Universitetssjukhuset i Linköping till avdelningen KIR B/ÖNH. Patienten läggs in på KIR B/ÖNH. Information om patienten överförs från Universitetssjukhuset i Linköping till avdelningen. Checklista vid utskrivning av utomlänspatienter med cancer i huvud- och halsområdet ska användas så att all information som är till nytta för patientens säkerhet överförs. När käkkirurgen i Linköping har varit involverad så skickas information per post till Käkkirurgiska kliniken i Jönköping för kännedom.
Uppföljning
Kontroller efter behandlingen syftar till att tidigt upptäcka lokoregionala recidiv samt att behandla och stödja patienterna med de problem som uppstår.
Perioden utskrivning – 1 månad postoperativt
Patienten kallas till Käkkirurgiska kliniken främst till tandhygienist 1-2 gånger/vecka för instruktion och stöd med munhygienen. I samband med dessa besök kallas tandläkare in för kontroll av läkning etc.
- Kontroll av lambåns vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Avlägsnande av kvarvarande suturer.
- Beslut om fortsatt intervall på återbesök tandläkare och/eller tandhygienist.
- Symtom och tecken på infektion (bakteriell, virus, svamp).
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten samt utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition om inte det redan är gjort via dietist och/eller logoped avseende tuggförmåga, konsistens och belastning.
Perioden 3-6 månader postoperativt
Glesare besök allteftersom läkning fortskrider och patienten klarar mer av sin egenvård.
- Kontroll av eventuell lambåns vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Beslut om fortsatt intervall på återbesök till tandläkare och/eller tandhygienist.
- Symtom och tecken på infektion.
- Remiss till oral protetik för bedömning och initiering av eventuell rekonstruktion av tänderna.
- Eventuell radiologisk kontroll på klinisk indikation hanteras av PAL ÖNH Ryhov.
Munhygieninstruktioner: Ges fortlöpande av tandhygienisten samt utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition. Tuggförmåga, konsistens och belastning.
Perioden 6-12 månader postoperativt
Planering och utförande av rekonstruktion av tänderna med avtagbar protetik.
Komplikationer
Vid uppkomna komplikationer så som infektioner, såröppningar och tecken på recidiv, meddelas ÖNH och beslut tas om vem som kontaktar eventuellt Linköping ÖNH/HPK för konsultation
Uppkomna infektioner behandlas i samråd med PAL på ÖNH och eventuellt även infektionskliniken på Ryhov.
Komplikationen hanteras antingen på Ryhov eller via konsultation med PAL i Linköping ÖNH.
Foton etc. kan kommuniceras via funktionsbrevlådan eller via USB minne.
Ekonomi
Led i sjukdomsbehandling kategori 2, alternativt F-tandvård kategori 9; orofacial funktionsnedsättning. Läkarintyg från läkare krävs.
4:4 Mandibeldelning vid tungcancer
Bakgrund:
Tungcancer är den vanligaste cancerformen i munhålan. Tumören växer oftast längs med tungranden. Beroende på klassificering så behandlas denna tumör med kirurgi endast med hemiglossectomi eller i kombination med pre- eller postoperativ strålbehandling mot mandibeln och halsen. Det förekommer även utrymning av regionala lymfkörtlar. För att bättre få åtkomst till tumörområdet så delas mandibeln i mittlinjen under operationen vanligen mellan 31, 41 alternativt kan det bli aktuellt att preoperativt extrahera en incisiv. Efter att tumören är avlägsnad kan rekonstruktion av tunga och munbotten med en fri lambå (radialislambå) utföras. För att återställa funktionen i mandibeln vid delningen appliceras en 2.3 rekonstruktionsplatta locking med om möjligt bikortikala skruvar över mandibeldelningen.
Arbetsgång
- Patienten blir primärt opererad vid Universitetssjukhuset i Linköping där plastikkirurg, ÖNH-kirurg och i vissa fall även käkkirurg deltar i kirurgteamet.
- Patienten anländer till Ryhov cirka 1-2 veckor postoperativt till avdelningen KIR B/ÖNH. Patienten läggs in på KIR B/ÖNH. Information om patienten överförs från Universitetssjukhuset i Linköping till avdelningen. När käkkirurgen i Linköping har varit involverad så skickas information per post till käkkirurgiska kliniken i Jönköping för kännedom.
- Uppföljning och planering av framtida behandling.
Under patientens sjukhusvistelse på Länssjukhuset, Ryhov
När patienten skrivs ut från Universitetssjukhuset i Linköping och kommer till KIR B/ÖNH på Ryhov tas patienten dagligen upp på gemensam rond med ansvarig avdelningsläkare och käkkirurg. Vid särskilda fall ser man patienten tillsammans i onkologteamet ÖNH och käkkirurg. Behandlingsplan ska nedtecknas i journalen T4, med avseende munhygien och med instruktioner till tandhygienisten. Vitalitet och kondition av lambån (radialislambån) kontrolleras dagligen i samband med ronden. Läkning och sårvård vid tagningsstället ansvarar avdelningsläkaren (ÖNH) för.
Tandhygienist hjälper till med munvård under tiden patienten är inneliggande. Dagligen om så behövs. Instruktion till patienten i egenvård inför hemgång.
Ansvarsfördelning eftervård:
- Foto.
- Antibiotika eller inte.
- Tecken på virus, svamp eller annan infektion.
- Nutrition bevakas av ÖNH.
- PAD-svar bevakas av ÖNH.
- Smärta/analgetika sköts av ÖNH.
- Kontakt med logoped och dietist sköts av ÖNH.
Daglig redovisning sker på morgonmötet klockan 07.45 på käkkirurgiska kliniken och samtliga informeras om patientens status samt planering. Ändringar i patientens plan meddelas muntligen och skriftligen i T4.
Uppföljning:
Kontroller efter behandlingen syftar till att tidigt upptäcka lokoregionala recidiv samt att behandla och stödja patienterna med de problem som uppstår.
Perioden utskrivning – 1 månad postoperativt
Patienten kallas till Käkkirurgiska kliniken främst till tandhygienist 1-2 gånger/vecka för hjälp med instruktion och stöd för egenvård. I samband med dessa besök kallas käkkirurgi in för kontroll av läkning etc.
- Kontroll av eventuell lambås vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Avlägsning av kvarvarande suturer.
- Beslut om fortsatt intervall på återbesök tandläkare och/eller tandhygienist.
- Täckning av alveolarutskottets ben med slemhinna vid delningen i mandibeln.
- Symtom och tecken på infektion.
- Symtom från plattan.
- Stabilitet i mandibeldelningen.
Munhygieninstruktion: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Bedömning av stöd för nutrition. Tuggförmåga, konsistens och belastning.
Perioden 3-6 månader postoperativt
Glesare besök allteftersom läkning fortskrider och patienten klarar mer av sin egenvård.
- Kontroll av eventuell lambås vitalitet.
- Läkning i incisionerna och lambåkanterna.
- Beslut om fortsatt intervall på återbesök till tandläkare och/eller tandhygienist.
- Täckning av alveolarutskottets ben med slemhinna vid delningen i mandibeln.
- Symtom och tecken på infektion.
- Symtom från plattan.
- Stabilitet i mandibeldelningen.
- Beslut om man kan belasta operationsområdet med protetik.
Munhygieninstruktion: Ges fortlöpande av tandhygienisten utprovning av hjälpmedel etc.
Gapträning: Läkningsbilden avgör om gapträning ska utföras eller inte. Tandläkare ansvarar.
Kost: Tuggförmåga, konsistens och belastning.
Komplikationer
Vid mandibeldelningar i underkäksfronten kan det uppstå problem med läkning vid delningsstället. Slemhinnan kan dra sig undan och benet blotta sig. Detta medför att delningen inte läker med ben utan med mjukvävnad. Konsekvensen av detta är att mandibeln blir instabil och tänderna rörliga.
Åtgärd
Ta reda på orsaken till att det inte läker:
Klinisk undersökning + röntgen (OPT, CBCT eller CT) kontakta röntgenavdelningen för lämplig modalitet. Röntgen remiss i T4 eller Cosmic beroende på vilken modalitet.
- Brister i fixationen? Komplettering med fixation ocklusalt/dentalt?
- Infektion?
- Lösa fixationsskruvar?
- För hög belastning i bettet?
- Tänder som orsak till att det inte läker med periapikala parodontiter som följd av operationen?
- Överväga extraktioner av incisiver för att skapa bättre förutsättningar för benläkning.
- Reoperation med avlägsnande av rekonstruktionsplatta samt fixation med ny rekonstruktionsplatta eller lag-screw teknik.
- Röker patienten?
Vid uppkomna komplikationer såsom infektioner, tecken på recidiv och bristande läkning meddelas ÖNH Ryhov och käkkirurgiska kliniken i Linköping. I samråd med dem tas beslut om patienten ska behandlas i Linköping eller Jönköping.
Uppkomna infektioner behandlas i samråd med PAL på ÖNH och eventuellt även infektionskliniken på Ryhov, Jönköping.
Ekonomi
Led i sjukdomsbehandling kategori 2, alternativt F-tandvård kategori 9; orofacial funktionsnedsättning. Läkarintyg från läkare krävs.
4:5 Hemimaxillektomi
Vid uppkommen cancer i överkäken kan behandlingen leda till att man är tvungen att kirurgiskt avlägsna tumören med marginal.
En operation kan innebära att halva delen av det tandbärande segmentet avlägsnas i överkäken tillsammans med tänderna. I preparatet kan även delar av maxillarsinus samt den laterala näsväggen/botten segmentet avlägsnas i preparatet. Detta medför att en defekt uppstår intraoralt och i vissa fall även mellanansiktet. Hur stor resektion som ska göras beslutas via MDK, kliniskt och via radiologisk undersökning. Det slutliga beslutet tar ansvarig kirurg och omfattningen kan justeras under operationen.
Arbetsgång före operation:
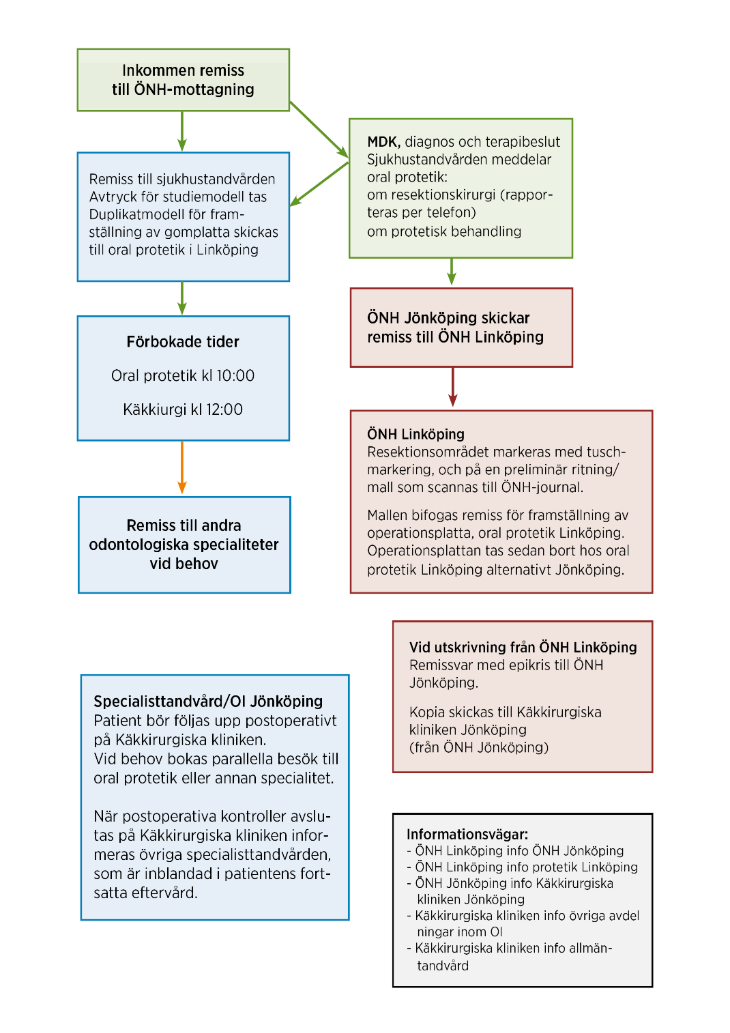
Efter terapibeslut meddelar käkkirurgiska kliniken avdelning för oral protetik per telefon. Avtryck tas på käkkirurgiska kliniken och studiemodeller beställs i två exemplar, varav en uppsättning sparas på käkkirurgiska kliniken och den andra skickas till avdelning för oral protetik i Linköping. Samma vecka som MDK finns det en förbokad tid på avdelning för oral protetik i Jönköping fredagar klockan 10.00 för undersökning och information. Patienten kallas till ÖNH i Linköping för tuschmarkering av resektionsområdet på patienten och en preliminär ritning över detta område görs som skickas tillsammans med remiss till oral protetik, centrum för oral rehabilitering i Linköping.
Arbetsgång
- Patienten blir primärt opererad vid Universitetssjukhuset i Linköping där plastikkirurg, ÖNH-kirurg och i vissa fall även käkkirurg ingår i kirurgteamet. Efter operationen läggs en tamponad med bomullskompress i sårhålan, den täcks sedan med en gom-/operationsplatta. Plattan fästs med KLS Martin 2.0 skruvar, vanligen med 13 mm längd. Plattan och tamponaden avlägsnas via avdelning 27 ÖNH eller via avdelningen för oral protetik centrum för oral rehabilitering i Linköping. Om tiden för ankomst från Linköping till Ryhov understiger sju dagar kan operations/gomsplattan behöva avlägsnas på Ryhov i samarbete med avdelningen för oral protetik.
- Patienten anländer till Ryhov cirka 1-2 veckor postoperativt till avdelningen KIR B/ÖNH. Information om patienten överförs från Universitetssjukhuset i Linköping till avdelningen. PM utskrivningsrutin vid utskrivning av utomlänspatienter ska användas så att all information som är till nytta för patientens säkerhet överförs. När käkkirurgen i Linköping har varit involverad så skickas information per post till käkkirurgiska kliniken i Jönköping för kännedom.
Under patientens sjukhusvistelse på Länssjukhuset, Ryhov
När patienten skrivs ut från Universitetssjukhuset i Linköping och kommer till KIR B/ÖNH på Ryhov tas patienten dagligen upp på gemensam rond med ansvarig avdelningsläkare. Eventuell kvarvarande tamponad i resektionshålan avlägsnas av tandläkare. Kontrollerna innefattar att se över om det förekommer benblottor och att slemhinnan sakta men säkert läker. Initialt se till att läkningen av fibrintäckta sår inte störs. Kontrollera vassa benkanter, komfort, tecken på virus och svampinfektion, lösa eller vassa tänder. Särskild vikt läggs vid att kontrollera läkningen av resektionssnittet i tandbärande segment. Vid särskilda fall ser man patienten tillsammans i onkologteamet ÖNH och käkkirurg.
Behandlingsplan ska nedtecknas i journalen T4. Tandhygienist hjälp till med munvård under tiden patienten är inneliggande. Dagligen om så behövs. Instruktion till patienten i egenvård inför hemgång avseende munhygien och med instruktioner till tandhygienisten.
Ansvarsfördelning eftervård:
- Foto.
- Antibiotika sköts av ÖNH.
- Tecken på virus, svamp eller annan infektion.
- Nutrition sköts av ÖNH.
- PAD-svar bevakas av ÖNH.
- Smärta/analgetika sköts av ÖNH.
- Suturborttagning.
Daglig redovisning sker på morgonmötet klockan 07.45 på Käkkirurgiska kliniken och samtliga informeras om patientens status samt planering. Ändringar i patientens plan meddelas muntligen och skriftligen i T4.
Uppföljning
Kontroller efter behandlingen syftar till att tidigt upptäcka lokoregionala recidiv samt att behandla och stödja patienterna med de problem som kan uppstå.
Perioden 1 månad postoperativt
Patienten kallas till Käkkirurgiska kliniken enligt individanpassat intervall. Tandläkare sambokas vid behov för justering av operationsplattan.
Perioden 3-6 månader postoperativt
Allt eftersom läkning fortskrider och patienten klarar mer av sin egenvård anpassas intervallerna för besöken. Ansvarig tandläkare på OFM meddelar avdelningen för oral protetik när, det ur ett läkningsperspektiv, kan vara lämpligt att starta arbetet med att framställa en mer permanent obturatorprotes.
Komplikationer
Vid uppkomna komplikationer såsom infektioner eller tecken på recidiv meddelar käkkirurg ÖNH och beslut tas om vem som eventuellt kontaktar Linköping ÖNH/käkkirurgiska kliniken för konsultation.
Uppkomna infektioner behandlas i samråd med PAL på ÖNH och eventuellt även infektionskliniken på Ryhov.
Komplikationen hanteras antingen på Ryhov, Jönköping eller via konsultation med PAL i Linköping ÖNH/käkkirurgiska kliniken.
Foton etc. kan kommuniceras via funktionsbrevlådan eller via USB-minne.
Ekonomi
Led i sjukdomsbehandling kategori 2, alternativt F-tandvård kategori 9; orofacial funktionsnedsättning. Läkarintyg krävs.
5 Oralprotetisk rekonstruktion
Vid behov av oralprotetiska konstruktioner remitteras patienten till avdelningen för oral protetik, Odontologiska Institutionen i Jönköping. I de fallen där det planeras omfattande tandextraktioner eller käkresektioner av olika omfattning, konsulteras käkkirurg och käkprotetiker i ett tidigt skede för bästa samplanering. Vid beslut om tumörresektionskirurgi på MDK (multidisciplinär konferens) kontaktas avdelningen för oral protetik i Jönköping per telefon av ansvarig specialist på käkkirurgiska kliniken i Jönköping för information samt remissförfarande. Käkprotetiker är vid behov tillgänglig att närvara vid MDK, alternativt träffa patienten i nära anslutning till denna. Inkommande remisser prioriteras alltid samma vecka.
Oralprotetisk rekonstruktion vid maxillektomi
Samtliga maxillektomier utförs på Universitetssjukhuset i Linköping av ÖNH-kirurger och ibland i samarbete med plastik- och käkkirurg. De preoperativa förberedelserna görs på käkkirurgiska kliniken i Jönköping där avtryck för framställning av gom-/operationsplatta görs samt avtryck för studiemodeller. Studiemodellerna sparas och arkiveras på käkkirurgiska kliniken.
Preoperativ fas
Operationsplattans utsträckning bestäms av resektionsområdets storlek. Ansvarig ÖNH-kirurg i Linköping skall kommunicera detta till käkkirurgiska kliniken i Jönköping. Antingen via telefonkontakt eller medskickad konstruktionsritning (se bilaga). Operationsplattan framställs av Tandtekniskt laboratorium, Odontologiska institutionen på Rosenlunds vårdcentrum. Den förses med klamrar och ersättningständer så att patienten kan använda den som en temporär protes/obturator när fixationsskruvarna tas bort efter den initiala läkningsfasen. Patienten tar med sig operationsplattan till Linköping när det är dags för operation. Plastdelen av operationsplattan kan med fördel göras i glasklar akryl för att lättare kunna påvisa ogynnsamt tryck och belastning av känsliga anatomiska strukturer i operationsområdet. Vid oklarheter hur operationsplattan ska utformas med klamrar och ersättningständer kontaktas ansvarig käkprotetiker.
Postoperativ fas
Vanligtvis avlägsnas den fixerade operationsplattan samt tamponaden på ÖNH i Jönköping i samarbete med käkkirurgiska kliniken och avdelningen för oral protetik i Jönköping. Om patienten är kvar i Linköping efter 7 dagar, så sker detta på ÖNH i Linköping alternativt oral protetik i Linköping.
När fixationsskruvarna tas bort justeras operationsplattan med något temporärt silikonbaserat mjukbasningsmaterial till exempel GC Reline Extra Soft alternativt GC Reline Soft eller Ufi-Gel. Det är viktigt att eliminera tryck- och skavområden så att sårläkningen får fortskrida utan störning. Operationsplattans klamrar justeras och tillpassas om så behövs.
Justering och mjukbasning kan behöva göras varannan vecka eller till och med varje vecka beroende på hur läkningen fortskrider och resektionsområdet ändrar utseende. Operationsplattan får nu fungera som en temporär protes/obturator så att patienten kan äta, dricka och tala med tillfredsställande funktion. Nytt avtryck för framställning av ny temporär obturator kan ibland behöva göras, om tillpassningen av operationsplattan inte fungerar tillfredsställande. Vid avtryckstagning såväl som tillpassning av befintlig operationsplatta måste läkningsområdet hanteras varsamt. Underskär och små resektionshål kan med fördel blockeras ut med lite fetvadd indränkt i glycerolgel eller vaselin. Även sårområdet, krustor och sårskorpor kan fuktas och isoleras med gelen eller vaselinet så att inte avtrycksmassan eller mjukbasningsmaterialet orsakar blödning. Avtryck bör i görligaste mån undvikas när patienten är under strålbehandling och uppvisar mukosit i munhålan.
Definitiv protetisk behandlingsfas
Den definitiva protetiska rehabiliteringen kan oftast inledas 6-12 månader efter tumörresektion och/eller avslutad strålbehandling. Individuell terapiplan bestäms i samråd med Käkkirurgiska kliniken och om det finns möjligheter installeras ett eller flera implantat i nära anslutning till resektionskaviteten och eller i denna. Ibland stabiliseras den nya protesen/obturatorn med strategiska kronor eller brokonstruktioner i kvarvarande restbett. Under den protetiska rekonstruktionsfasen sambokas ofta patienten hos tandhygienist, på avdelningen för oral protetik, för rengöring av resektionsområdet samt stödbehandling och fortsatta profylaktiska åtgärder.
Uppföljningsfas
Efter utförande av oralprotetisk rehabilitering följs ofta patienten på avdelningen för oral protetik under många år. Det är det individuella behandlingsbehovet som styr intervallen på kontroller och uppföljning. Patienterna kan efter behov få sin revisionstandvård på hemmakliniken och om åtgärder relaterade till obturatorprotesen behövs, så kan patienten kontakta avdelningen för oral protetik för hjälp och åtgärd. Remiss krävs inte, men vår rekommendation till patienten är att alltid ha en bakomvarande allmäntandläkare för revisionstandvården.
Under hela behandlings- och uppföljningsfasen är det viktigt att kontrollera patientens gapförmåga. Reducerad gapförmåga kan senare utgöra ett hinder för många av livsnödvändiga funktioner. Patienten bör därför kontinuerligt uppmuntras och påminnas om att dagligen utöva gapövningar. Vid behov kan remiss till klinisk bettfysiologi skickas.
Ekonomi
All protetisk behandling, förutom titanimplantat och tandstödda konstruktioner, kan utföras inom F-tandvård, F9 orofacial funktionsnedsättning. Om titanimplantat eller fasta konstruktioner ska utföras prövas dem som Led i Sjukdomsbehandling S2. Oftast prövas tidsåtgången A942 samt tandteknisk faktura A14.
6 Behandling vid osteoradionekros
Bakgrund
Osteoradionekros (ORN) definieras som devitaliserat, tidigare bestrålat käkben som exponeras genom skadad hud eller slemhinna under 3–6 månaders tid utan något tecken på tumörrecidiv. Diagnosen ORN baseras på klinisk och radiologisk undersökning. Symtomen kan vara smärta, lokal infektion, fistelbildning, trismus, nutritionsproblem och spontan fraktur. Incidensen av ORN hos patienter som genomgått strålbehandling i huvud- och halsområdet är 3–15 %.
Arbetsgång
Vid misstanke om ORN tas kliniska foton och röntgen. Konsultation eller bokning hos käkkirurg. Käkkirurg ansvarar för upprättande av en individuell behandlingsplan. Behandlingsplanen kan omfattas av beslut om antibiotika vid infektion, debridering och sequestrotomi (avlägsnande av dött ben) optimering och stödbehandling avseende munhygien. Att minimera riskfaktorer som kan
skada slemhinnan, till exempel vassa tänder eller vassa benkanter är också viktigt. Om patienten röker ges information om vikten av rökstopp eventuellt erbjuds remiss till rökavvänjare. Vid utbredda och symtomgivande förändringar kan det bli aktuellt med kirurgi eventuellt kan HBO-behandling bli aktuell som komplement remiss via ÖNH till Östra sjukhuset Göteborg.
Vid kirurgiska ingrepp, till exempel extraktioner eller invasiva ingrepp i ett strålbehandlat ben, ska antibiotikaprofylax övervägas. Läkningen ska följas upp tills primär läkning erhållits efter ingreppet. Käkkirurg ansvarar för rapportering till ÖNH-läkare samt anmälan till register över patienter med osteoradionekros.
Ansvarsfördelning
Patienter med misstänkt osteoradionekros bör handläggas av specialist i Käkkirurgi.
Ekonomi
Led i sjukdomsbehandling kategori 2, alternativt F-tandvård kategori 9; orofacial funktionsnedsättning. Läkarintyg från läkare krävs.
7 Palliativt omhändertagande inom tandvården
I ett tidigt palliativt skede kan patienten ofta sköta sin munvård på egen hand med hjälp av individuella råd. Den palliativa vården kan ske i hemmet, i särskilt boende eller i någon form av sluten vård. Öppenvårdskontakter via till exempel hemsjukvårdsteam är också vanliga. I dessa fall kan skriftliga instruktioner med bildstöd tas fram av sjukhustandvården som stöd för fortsatt munvård.
I ett senare palliativt skede blir patienten oftast inskriven inom palliativ slutenvård eller specialiserad sjukvård i hemmet (SSIH). Det kan innebära ett större behov av stöd och konkret hjälp med munvård/tandvård. Patienten är då vanligen berättigad till Nödvändig tandvård. Vården ska individanpassas och bör planeras i samarbete mellan patienten, direkt berörd vårdpersonal, anhöriga och Sjukhustandvården/tandvårdspersonal.
Maligna tumörsår orsakas antingen av att tumören får ett genombrott till huden eller metastaser i huden, det drabbar enstaka patienter med avancerad cancersjukdom. Vid tumörsår i eller i anslutning till munhålan tas liknande instruktioner fram i samråd med onkologisjuksköterska med kunskap om tumörsår.
Vid svår sjukdom eller sänkt medvetande kan munvård utföras på följande sätt
- Berätta för personen vad du kommer att göra, även om han/hon är medvetslös.
- Inspektera munhålan, med ficklampa och spatel. Titta efter om det finns skador på tänder eller protes, om det finns sår, rodnader och beläggningar på slemhinnor eller tunga.
- Borsta eventuellt tänderna 1-2 gånger/dygn med mjuk tandborste och endast liten mängd mild, icke skummande tandkräm.
- Ta ut och rengör proteser om sådana finns. Tänk på att protesen kan behöva tas ut om den sitter dåligt i munhålan.
- Munsköljning är olämpligt om personens medvetande är sänkt.
- Torka ur hela munhålan (inklusive tänder, tunga, gom, munbotten och kindernas insida) med en skumgummi tork använd gärna vichyvatten eller matolja. Ibland biter dock personen ihop munnen och då får man försiktigt rengöra det som är möjligt (det viktigaste är att fukta slemhinnorna).
- Smörj munhålan med saliversättning, fuktbevarande gel eller spraya med vatten och matolja blandat i en pumpflaska. Munhålan bör fuktas minst två gånger i timmen.
- Smörj läppar med vaselin, cerat eller liknande.
- Låt personen suga på en fuktad tork på peang eller droppa lite vatten i mungipan med hjälp av ett sugrör eller en spruta. Ge det personen föredrar, till exempel vatten, krossad is eller, om han/hon fortfarande kan svälja, små bitar av frukt.
- Vid tecken på munsmärta kan lokalt smärtstillande medel prövas, till exempel Lidokainhydroklorid i Oral Cleaner.
I livets slutskede är det också vanligt med munsvamp, en vitaktig beläggning eller starkt rodnad slemhinna, som ofta med sveda och/eller förändrad smak. Men när den förväntade återstående livslängden är några dygn är det knappast aktuellt med annan behandling än en optimal munvård.
Ekonomi
Personer inskrivna i den palliativa vården får ”Intyg om nödvändig tandvård” utfärdat av sjuksköterska, LSS- och biståndshandläggare. Kategori N1 anges på intyget för personer som bor i särskilt boende och N2 för de i eget boende.
Arbetsgrupp
Lokalt odontologiskt vårdprogram för huvud- och halsonkologi, Odontologiska Institutionen,
Region Jönköpings län har utarbetats av:
- Alkisti Anastassaki Köhler, fil.dr., övertandläkare, avdelningen för klinisk bettfysiologi, Odontologiska Institutionen
- Carl Sterwin, övertandläkare inom käkkirurgi, Käkkirurgiska kliniken, Odontologiska Institutionen
- Pernilla Holmberg övertandläkare, avdelning för Oral protetik, Odontologiska institutionen
- Bettina Beuttenmüller, övertandläkare avdelning för Oral protetik, Odontologiska institutionen
- Ann-Cathrin Widal, tandhygienist, Avdelningen för oral protetik Jönköping
- Malin Asplund, tandhygienist, avdelning för Orofacial medicin, Odontologiska institutionen
- Anette Lundquist, tandsköterska, avdelning för Orofacial medicin, Odontologiska institutionen
- Sanin Nukovic övertandläkare, avdelning för Orofacial medicin, Odontologiska institutionen
- Lena Heikki övertandläkare, avdelning för Orofacial medicin, Kompetenscenter för sällsynta odontologiska tillstånd, Odontologiska institutionen
- Ann-Sofie Ambjörn, tandhygienist, avdelningen för parodontologi, Odontologiska Institutionen
- Ulrika André, tandhygienist, avdelningen för protetik, Odontologiska Institutionen
- Carina Borg Berndtson, tandsköterska, Käkkirurgiska kliniken, Odontologiska Institutionen
- Carl-Otto Brahm, odont. dr., övertandläkare orofacial medicin, Käkkirurgiska kliniken, Odontologiska Institutionen
- Charlott Karlsson, tandhygienist, Käkkirurgiska kliniken, Odontologiska Institutionen
- Marita Klarén, tandsköterska, avdelningarna för endodonti, oral protetik och parodontologi, Odontologiska Institutionen
- Annica Krogell, klinikkoordinator, Kompetenscenter för sällsynta diagnoser och tillstånd, Odontologiska Institutionen
- Apostolos Papias, övertandläkare, avdelningen för oral protetik, Odontologiska Institutionen
- Shariel Sayardoust-Tabrizi, med.dr., övertandläkare, avdelningen för parodontologi, Odontologiska Institutionen
- Eine Ståhl, övertandläkare, avdelningen för odontologisk radiologi, Odontologiska Institutionen
Granskare
Lokalt odontologiskt vårdprogram för huvud- och halsonkologi, Odontologiska Institutionen,
Region Jönköpings län har granskats av:
- Maria Westin, övertandläkare, Specialtandläkare i orofacial medicin, Kliniken för Oral Medicin-Sjukhustandvård, Folktandvården Västra Götaland.
Referenser
Agarwal P, Shiva Kumar HR, Rai KK. Trismus in oral cancer patients undergoing surgery and radiotherapy. J Oral Biol Craniofac Res. 2016 Nov; 6(Suppl 1):S9-S13.
Ammajan, RR; Joseph, R; Rajeev, R; Choudhary, K; Vidhyadharan, K. Assessment of periodontal changes in patients undergoing radiotherapy for head and neck malignancy: a hospital-based study. J Cancer Res Ther, 2013 vol. 9(4) pp. 630-7
Bjordal, K., Freng, A., Thorvik, J., Kaasa, S., Patient self-reported and clinician-rated quality of life in head and neck cancer patients: a cross-sectional study. European journal of cancer, 1995. 31B(4):p. 235-41.
Brennan MT, Bültzingslöwen I, Scubert MM, Keefe D. Alimentary mucositis: putting guidelines into practice. 2006.
Brennan MT, Woo S-B, Lockhart PB. Dental treatment planning and management in patient who has cancer. Dental Clin N, Am. 2008; 52: 19-37.
Cancerfonden, Munhälsa hos cancerpatienter – en interventionsstudie av vårdpersonal och patienter. Slutrapport. 2002-2004: Stockholm.
Cohen, EE; LaMonte, SJ; Erb, NL; Beckman, KL; Sadeghi, N; Hutcheson, KA; Stubblefield, MD; Abbott, DM; Fisher, PS; Stein, KD; Lyman, GH; Pratt-Chapman, ML. American Cancer Society Head and Neck Cancer Survivorship Care Guideline. CA Cancer J Clin, 2016 vol. 66(3) pp. 203-39
Cooksley, J.E., L Elting, Fox, D Keefe, D McGuire, D Peterson, E Rubinstein, M Schubert & S Sonis, Clinical practice guidelines for the prevention and treatment of cancer therapy-induced oral and gastrointestinal mucositis. 2004.
Huvud- och halscancer. Beskrivning av standardiserat vårdförlopp. Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården. Regionala Cancercentrum i samverkan, 2014. Tillgänglig på Standardiserat vårdförlopp huvud- och halscancer
Kamstra JI, van Leeuwen M, Roodenburg JLN, Dijkstra PU. Exercise therapy for trismus secondary to head and neck cancer: A systematic review. Head Neck. 2017 Nov; 39(11):2352-2362.
Kojima, Y; Yanamoto, S; Umeda, M; Kawashita, Y; Saito, I; Hasegawa, T; Komori, T; Ueda, N; Kirita, T; Yamada, SI; Kurita, H; Senga, Y; Shibuya, Y; Iwai, H. Relationship between dental status and development of osteoradionecrosis of the jaw: a multicenter retrospective study. Oral Surg Oral Med Oral Pathol Oral Radiol, 2017 vol. 124(2) pp. 139-145
Maligna tumörsår – Regionalt vårdprogram 2015. Regionalt cancercentrum Stockholm Gotland. Tillgänglig Maligna tumörsår
McGuire, D.B., Correa, MEP., Johnson, J., Wienandts, P., The role of basic oral care and good clinical practice principles in the management of oral mucositis. Supportive care in cancer, 2006. 14(6): p. 541-7.
Odontologiskt omhändertagande av patienter med hematologisk sjukdom och patienter med huvud/halscancer. Svensk Förening för Orofacial Medicin. Stockholm 2017. Tillgänglig på Odontologiskt omhändertagande av patienter med hematologisk sjukdom och patienter med huvud/halscancer (H/N cancer)
Rankin KV, Epstein J, Huber MA, Peterson DE, Plemons JM, Redding SS, Sanfillippo NJ, Schubert MM, Sonis ST. Oral health in cancer therapy. Texas Dental Journal Special issue 2009; 434.
Rhodus NL. Management of oral complications from radiation and chemotherapy. Clinical Case Report 2010; 39-42.
Schuurhuis, JM; Stokman, MA; Witjes, MJH; Reintsema, H; Langendijk, JA; Vissink, A; Spijkervet, FKL. Patients with advanced periodontal disease before intensity-modulated radiation therapy are prone to develop bone healing problems: a 2-year prospective follow-up study. Support Care Cancer, 2018 vol. 26(4) pp. 1133-1142
Rignell L, Mirshahi S, red. Tandvårdens läkemedel 2018-2019. 20:e uppl. Borås: Bording AB; 2018. Tillgänglig: Tandvårdens läkemedel 2018-2019
Vårdprogram 2007 - Munvård. Medicinska aspekter, omvårdnad och rehabilitering Stockholm – Gotlandregionen. Onkologiskt centrum Stockholm-Gotland, 2007. Tillgänglig Vårdprogram för Munvård 2007
Wells, M., The hidden experience of radiotherapy to the head and neck: a qualitative study of patients after completion of treatment. Journal of advanced nursing, 1998. 28(4):p. 840-8.
Wilson, KG., Chochinov, HM, Skriko, MG., Alard, P., Chary, S., Gagnon, PR., Macmillan, K., De Luca, M., O´Shea, F., Kuhl, D., Fainsinger, RL., Clinch, JJ., Depression and anxiety disorders in palliative cancer care. J Pain Symtom Manage, 2007. 33(2):p. 118-29.
Huvudhalscancer - Nationellt vårdprogram. Landstingens och regionernas nationella samverkansgrupp inom cancersjukvården. Regionala Cancercentrum i samverkan, 2015. Tillgänglig på Nationellt vårdprogram huvud- och halscancer
Andersson, L., Kahnberg, K. & Pogrel, M.A. (red.) (2010). Oral and maxillofacial surgery. Chapter 34 s705-734 Chichester, West Sussex: Wiley-Blackwell.
Miloro, M., Ghali, G.E., Larsen, P.E., Waite, P.D. & Peterson, L.J. (red.) (2004). Peterson's principles of oral and maxillofacial surgery. Vol. 1. (2. ed.) Chapter 38-40, s 769-818 Hamilton, Ont: B C Decker.
Arbetsflöde HNC-patienter, Region Jönköpings län
Bilagor
Bilaga 1
Ritning för operationsplatta
Personnummer:
Patientnamn:
Datum:
Noteringar:
Ansvarig läkare:
SKICKAS TILL:
Bilaga 2
Patientinformation vid rekonstruktion med avtagbar protes
När delar av käkbenet med tillhörande tänder och/eller delar av gommen behöver tas bort, ersätts den uppkomna defekten/hålet med någon form av avtagbar tandprotes. Denna kommer att se olika ut beroende på defektens storlek och utseende samt läkningens olika faser.
Den avtagbara tandprotesen behövs för att defekten ska bli tät så att du ska kunna tala, äta och dricka så snart som möjligt efter operationen.
- Inför din operation så kommer avtryck att tas av din gom för framställning av en så kallad gom- eller operationsplatta. Denna förses med tänder och klamrar så att den ska kunna användas som en temporär avtagbar protes. Denna protes kallas också för obturatorprotes (apparat/protes för tilltäppning av öppningar).
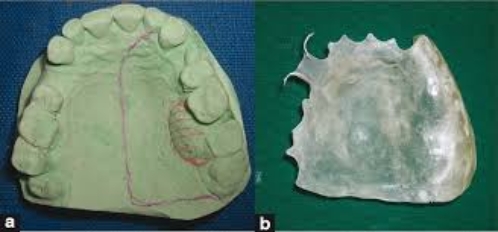
Bild 1 Markering på gipsmodell på den del av gommen och tänderna som planeras att tas bort under operationen. Tillhörande gom-/operationsplatta med klamrar (utan tänder i detta fall)
- Operationsplattan fästs med små benskruvar under operationen och en tamponad packas. Skruvarna och tamponaden tas bort ca 7 dagar efter operation. Plattan fungerar under denna tid som ett ”sårskydd” och för att du ska kunna komma igång att tala, äta och dricka.
- När benskruvarna tas bort måste operationsplattan justeras och anpassas till den uppkomna defekten/hålet. Detta görs genom en slags ”halvsulning” med ett mjukt silikonbaserat material.
- Operationsplattan får nu fungera som en temporär avtagbar tandprotes/obturatorprotes och fortsatta justeringar görs vartefter defekten/hålet läker och ändrar form.
- Framställning av den permanenta obturatorprotesen kan oftast påbörjas efter 6-12 månader efter avslutad kirurgi och eventuell strålbehandling. Efter denna tid har läkningen avslutats och defektens utseende anses vara stabil. Individuell skillnad föreligger.
- Den permanenta obturatorprotesen fästs med klamrar till dina egna kvarvarande tänder och ibland också till titanimplantat som får installeras.
Bild 2 A. Operationsdefekt efter tumörresektion B. Permanent obturatorprotes med gomplatta i metall och klamrar C. Protesen på plats i munnen.
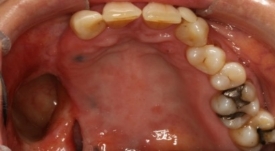
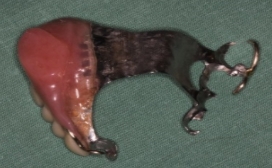
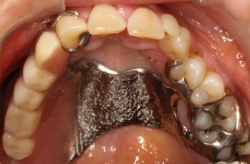
A B C
Bild 3 Stor defekt större obturatorprotes
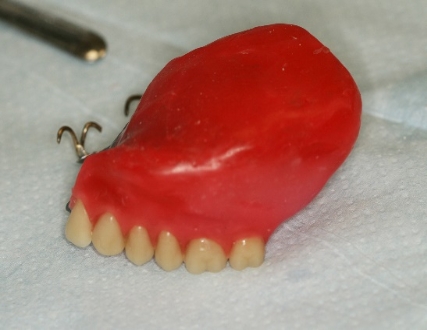
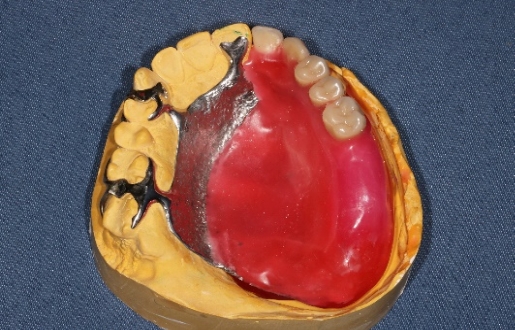
Bild 4 Mindre defekt mindre obturatorprotes
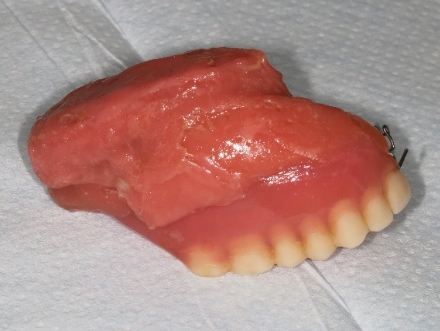
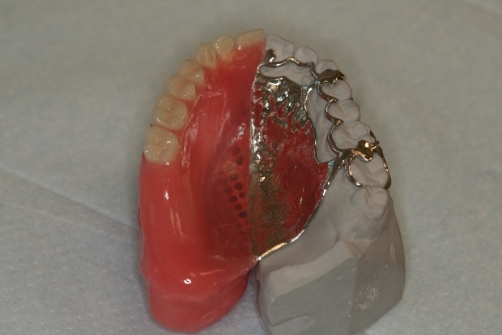
- Framställningen av den permanenta obturatorprotesen kan ta mellan 2-4 månader och under denna tid använder du din temporära tandprotes som vanligt.
- Under tiden som du är under behandling kommer du att erhålla tid till tandhygienist för genomgång av munhygienrutiner, förebyggande åtgärder samt proteshygien.
- Uppföljning och fortsatt kontroller av tänder, defekt och obturatorprotes bestäms individuellt och vilket behov just du har.
- I ett senare skede, tidigast 2 år efter avslutad behandling, kan det bli aktuellt med rekonstruktiv kirurgi av mindre defekter. Detta avgörs av dina ansvariga ÖNH-läkare och/eller ansvarig käkkirurg.
TÄNK PÅ ATT:
Det är mycket viktigt att du under hela din behandling och även när du är färdigbehandlad fortsätter med de individuella gapövningar som har tagits fram just för dig. Minskad gapförmåga kan när som helst ske, både i ett tidigt skede efter avslutad behandling men även långt senare.
Ekonomi:
Den oralprotetiska behandlingen du får i efterförloppet prövas som Led i Sjukdomsbehandling så kallad S-tandvård och eller under F-tandvård som är tandvård för personer på grund av långvarig sjukdom eller funktionsnedsättning. Gruppen kallas F9 orofacial funktionsnedsättning och för detta krävs ett läkarintyg. Vanligtvis skrivs detta av din ansvariga ÖNH-läkare. Intyget varar i 4 år och behöver då förnyas med ett nytt läkarintyg.
Bilaga 3
Bedömning av oral mukosit
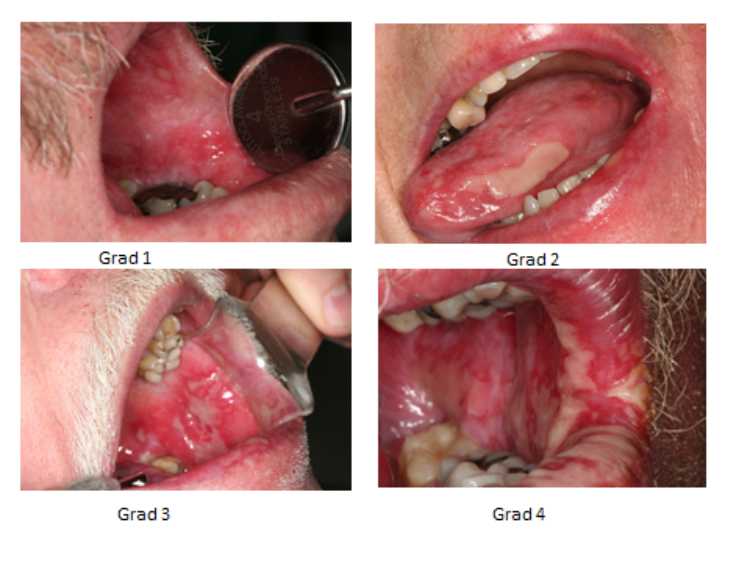
Grad 1 - Ömhet med eller utan erytem
Grad 2 - Erytem och ulcerationer patienten kan äta fast föda
Grad 3 - Ulceration utbrett erytem patienten kan inte äta fast föda
Grad 4 - Svår oral mukosit kan inte inta någon föda via munnen
Bilagor bettfysiologi:
Rörelseträningsprogram:
Sidinformation
Innehållsansvarig
Sanin Nukovic
Gäller från
2026-02-27
Version
2.0
Handlingstyp
Vårdriktlinje
Handlingsslag
STYRANDE DOKUMENT
Godkänt av
Sanin Nukovic
Dokument-ID
332140
Källa
Evolution