IBS och andra funktionella tarmsjukdomar
Vårdnivå och samverkan
Primärvård
- Ansvarar för utredning, behandling och uppföljning.
- Psykologisk behandling med KBT kan ges i primärvård.
Specialistvård
- Remiss till gastroenterolog på respektive medicinklinik vid differentialdiagnostiska svårigheter eller terapisvikt med svåra symtom.
- Remiss till dietist på Rehabiliteringscentrum enligt flödesschema.
- Fysioterapeut, Rehabiliteringscentrum, vid misstanke om bäckenbottendysfunktion.
Om hälsotillståndet
IBS (Irritable Bowel Syndrome) kännetecknas av återkommande buksmärta som påverkas av tarmtömning och/eller associeras med ändring i avföringskonsistens och/eller avföringsfrekvens. Ofta har tillståndet funnits i många år, man har haft en ”stressmage” eller ”känslig mage”. Ibland har man felaktigt misstänkt födoämnesallergier som orsak.
Ibland debuterar IBS efter en gastrointestinal infektion och benämns då post-infektiös IBS. Prognosen för denna är något bättre och har större chans till utläkning, även om det i vissa fall kan dröja flera år.
Patofysiologin bakom IBS är inte fullt klarlagd, men forskningsrönen innefattar förändrad kommunikation mellan tarm och hjärna (Disorder of Gut-Brain Interaction), förändrade tarmrörelser, störd barriär och immunreglering i slemhinnan, mastcellsaktivering, visceral hypersensitivitet, avvikande tarmflora och dysfunktionell bearbetning av smärtsignaler i CNS. Vid uppblåsthet (bloating) anses även en kombination av omedveten kontraktion av diafragma och relaxation av bukväggsmuskulatur (abdominofrenisk dyssynergi) kunna spela en roll.
Hos patienter med IBS är det vanligt med stor påverkan på livet, men rutinundersökningar och blodprover ger normala fynd. Om då patienten inte får en förklaringsmodell för symtomen stegras ofta oron för allvarlig sjukdom och intensiteten i symtomen ökar.
IBS är vanligare hos kvinnor, psykosociala faktorer påverkar symtomfluktuation och det föreligger ofta en hög sjukvårdskonsumtion.
Samsjuklighet är vanligt med depression, ångest, neuropsykiatriska tillstånd, PTSD, sömnstörning, fibromyalgi, huvudvärk, migrän och kroniska smärttillstånd.
Utredning

IBS är inte en uteslutningsdiagnos utan diagnostiseras med Rome IV kriterierna som stöd. Om patienten inte har avvikande prover och alarmsignaler saknas, kan diagnosen ställas utan ytterligare undersökningar.
Andra symtom som kan stödja diagnosen är:
- Avvikande avföringsfrekvens (mer än tre per dag eller mindre än tre per vecka)
- Avvikande avföringsform/konsistens (lös/vattnig eller hård)
- Tarmtömningssvårigheter (krystning, urgency "bråttom", ofullständig tarmtömning)
- Slem vid tarmtömning
- Buksvullnad, uppkördhet, känsla av uppblåsthet.
IBS klassificeras efter den predominerande avföringskonsistensen.
- IBS-D: diarré
- IBS-C: förstoppning
- IBS-M: mixed, d.v.s. varierande mellan hårt och löst.
I gruppen funktionell tarmsjukdom ingår också symtomkonstellationer utan buksmärta (funktionell förstoppning, funktionell diarré och funktionell uppblåsthet (bloating). Patienternas symtombild kan växla mellan de olika grupperna över tid. Därtill förekommer ofta även funktionella symtom från övre GI-kanalen som funktionell dyspepsi och reflux.
Alarmsignaler:
- Debut efter 40 års ålder.
- Viktminskning som inte kan förklaras av ändrad diet med minskat kaloriintag.
- Oförklarad järnbristanemi.
- Synligt blod i avföringen där rektalpalpation och rekto-/proktoskopi inte visat annan uppenbar blödningskälla.
- Nattliga symtom.
- Feber, stegrade inflammatoriska markörer.
- Palpabel resistens i buken.
- Förstagradsläkting med gastrointestinal cancer, IBD eller celiaki.
Provtagning
För alla typer av IBS är det rimligt att någon gång under förloppet ta
- Blodstatus
- TSH
- Transglutaminasantikroppar
- CRP.
För IBS-D kompletteras med F-kalprotektin. F-kalprotektin > 150 i kombination med diarré/tenesmer eller intervallsmärtor utgör ingångskriterier för PSVF IBD, se under Relaterat.
Svensk gastroenterologisk förening anser att F-Hb har en mycket begränsad plats vid utredning av funktionell tarmsjukdom. F-Hb ingår dock i utredningen av nytillkomna avföringsrubbningar (utan synligt blod) utan förklaring > 4 veckor hos patienter > 40 år i standardiserat vårdförlopp för kolorektalcancer, se under Relaterat.
Även om tarmfloran tros spela en roll i uppkomsten finns det inget belägg för att bakteriell överväxt (s.k. SIBO, small intestinal bacterial overgrowth), som vunnit stort intresse på internetforum, är ett kliniskt problem vid IBS, i frånvaro av specifika anatomiska avvikelser (t.ex. ileocekalresecerad, ventrikelresecerad) eller avancerade neuromuskulära tarmsjukdomar. Det rekommenderas därför ingen specifik utredning eller behandling för detta tillstånd vid funktionell tarmsjukdom.
Vid viktnedgång och anamnes som talar för steatorré (oljig, voluminös, illaluktande, ljus avföring som är svår att spola ner) kan F-elastas kontrolleras (var god se Fakta-dokument om exokrin pankreasinsufficiens). Observera dock att provet kostar 540 kr och kan vara falskt för lågt vid vattnig diarré, varför det enbart bör tas vid stark misstanke på steatorré.
Undersökning
Vid avsaknad av alarmsignaler eller laboratorie-avvikelser enligt ovan har endoskopisk utredning inget vetenskapligt stöd vid förmodad IBS. Hos patienter med IBS-D > 50 år eller IBS-D som inte svarar på symtomatisk behandling kan koloskopi övervägas för att utesluta mikroskopisk kolit.
Vid förstoppning:
Föreligger bäckenbottendysfunktion? Tömningssvårigheter? Utför rektalpalpation. Avvikande sfinktertonus? Paradoxal kontraktion vid krystning? Rektalprolaps? Överväg remiss till fysioterapeut på bäckenbottenmottagning, Rehabiliteringscentrum, för bedömning och eventuell biofeedback-terapi.
Vid buksmärta:
ACNES (Anterior Cutaneous Nerve Entrapment Syndrome), d.v.s. smärta som utgår från nervpåverkan av nedre thorakala interkostalnerverna i bukväggen. Palpationsömhet på en distinkt punkt, smärta utlöses i liggande vid “sit-ups”, dysestesi över bukväggen. Vid positivt fynd kan remiss till smärtläkare med försök med nervblockad vara aktuell.
Behandling
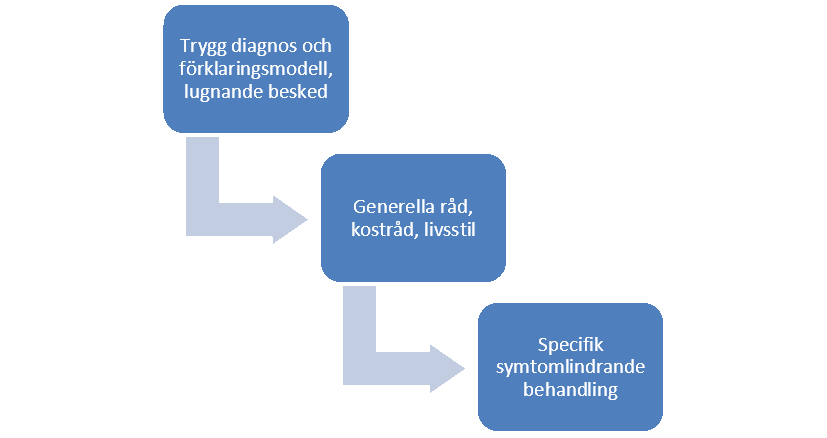
Förklaringsmodellen för IBS
Det är viktigt att patienten får en diagnos och lugnande besked om att det inte rör sig om en allvarlig sjukdom och att man på ett säkert sätt kan ställa diagnosen utifrån symtom och provsvar. Till stor hjälp kan då vara en genomgång av den grundläggande förklaringsmodellen för hur symtomen uppkommer.
”Vi vet att hos de med IBS skickas onödiga smärtsignaler till hjärnan vid utspänning av tjocktarmen av gas eller avföring, och vi vet att tjocktarmen jobbar antingen för snabbt (diarré) eller för långsamt (förstoppning). Likaså går det felaktiga signaler från hjärnan till tarmen så att när hjärnan är till exempel stressad ökar smärtkänsligheten och även hur snabbt tarmen jobbar.
Det är vanligt att tro att man är allergisk mot olika livsmedel många symtom ofta utlöses av måltid, men för de allra flesta beror det på ATT man ätit och tarmen spänns ut och börjar jobba, snarare än VAD man ätit.”
Behandlingsprinciper för alla funktionella magtarmsjukdomar
- Förmedla diagnosen tydligt, att den kan ställas baserat på sjukhistoria och enkla tester.
- Informera att detta är vanligt och ofarligt, om än besvärligt.
- Gå igenom förklaringsmodellen, den är ett viktigt verktyg.
- Fokusera på symtomen, sannolikt kommer vi inte kunna bota tillståndet men symtomen kan lindras.
- Sätt realistiska gränser/mål.
- Bedöm och åtgärda eventuella psykosociala stressorer. Varför har besvären blivit värre just nu? Finns samtidig psykisk ohälsa?
- Gör en tydlig plan för uppföljning. Mycket viktigt med kontinuitet.
Behandling generellt
Se Kostråd vid IBS.
Se IBS - Flödesschema för remiss till dietist.
- Tugga maten ordentligt och ät långsamt, mindre portioner oftare.
- Minska på fet och stekt mat, samt gasbildande livsmedel som kål, bönor, lök och laktos.
- Minska på kaffe, alkohol, kolsyrade drycker, sötningsmedel, tuggummin, halstabletter.
- Remiss till dietist vid viktnedgång, eller för att testa låg FODMAP-diet. Var dock observant på ev. samtidiga ätstörningar eller uttalad rädsla/restriktivitet i födointaget, där ytterligare dietförändringar kan vara problematiska. För denna grupp kan farmakologisk behandling eller psykologisk behandling vara ett bättre alternativ.
- Vid alla typer av IBS kan lösliga fibrer som psyllium/isphagula/loppfrön (t.ex. Vi-Siblin eller Fiberhusk) normalisera avföringskonsistensen. Olösliga fiber som vetekli och korn kan dock förvärra knip och gaser.
- Man kan testa probiotika. Om probiotika förlorar effekt efter ett tag kan man rotera till en annan typ för att variera sorten bakterier som tillförs.
- Buksvullnad och uppblåsthet kan bero på att diafragman är nedtryckt i buken. Djupandning med magen, eventuellt med hjälp av sjukgymnast om patienten har svårt att hitta rätt muskler, kan underlätta.
- Iberogast är ett växtbaserat hälsokostpreparat som kan lindra, främst vid IBS-M och IBS-D.
Specifika symtom
Diarré
- Minska på kaffe, nikotin, halstabletter, tuggummi.
- Kan diarrén vara en läkemedelsbiverkan?
- Loperamid kan förbättra avföringsfrekvens och -konsistens men har generellt sett ingen påverkan på buksmärta.
- Gallsaltsbindare Questran (4-12 g/d) kan ha effekt på diarré. Ge akt på interaktioner med vissa läkemedel.
- Ondansteron lindra både diarré och illamående vid IBS-D enligt studier, där doser på 4-8 mg per dag ofta var tillräckligt.
- Gelsectan och Enterosgel är hälsokostpreparat som har visat effekt på IBS-D i studier.
Förstoppning
- Minska intag av svart te.
- Använder patienten läkemedel som kan bidra till förstoppning?
- Föreligger bäckenbottendysfunktion? Tömningssvårigheter? Utför rektalpalpation. Avvikande sfinktertonus? Paradoxal kontraktion vid krystning? Rektalprolaps? Överväg remiss till fysioterapeut på bäckenbottenmottagning för bedömning och eventuell biofeedback-terapi.
- Ökat intag av fiber och vätska kan underlätta men påverkar inte buksmärta. För mycket fiber kan tvärtom ge svårare buksmärta speciellt om ökningen sker hastigt.
- Intag av kiwifrukt, 2 per dag, har visat sig öka antalet spontana tarmtömningar i studier på IBS-C.
- Bulkmedel (ex. Vi-Siblin) och osmotiska laxativa (Makrogol). Var inte rädd för att öka dosen! Även Laktulos kan provas, men ger hos vissa mer gasbesvär.
- Tarmirriterande laxantia kan användas vid behov och orsakar inte försämring av motoriken över tid, men är ofta svåra att tolerera p.g.a. smärta och obehag hos patienter med IBS. Risk finns även för elektrolytrubbningar.
- Prukaloprid (Resolor) 1-2 mg x1 är indicerat för förstoppning där vanliga laxativa inte har tillräcklig effekt. Viktigt att utvärdera effekten efter 4 veckor och sätta ut vid utebliven effekt.
- Linaclotide (Constella) 290 µg x 1 kan lindra både förstoppning och buksmärta. Viktigt att utvärdera effekten efter 4 veckor och sätta ut vid utebliven effekt.
Blandad avföringskonsistens
- Svåraste symtomet att behandla men bulkmedel (Vi-Siblin, Fiberhusk) kan fungera.
- Överväg om det kan vara förstoppningsdiarré.
- Annars fokusera på det mest besvärande symtomet och prioritera att lindra det.
Gaser/uppblåsthet
- Kostråd, eventuellt remiss till dietist
- Mindre måltider oftare.
- Fiber - typ och mängd. Lösliga fiber bäst.
- Fettreduktion.
- Undvik starkt kryddad mat.
- Val av dryck (kolsyrad? kaffe? alkohol?)
- Mat som förvärrar symtom?
- Laktos/mjölkprodukter.
- Fermenterbara kolhydrater.
- Minska tuggummianvändning.
- Probiotika kan testas.
- Rekommenderat att röra på sig minst några minuter efter en stor måltid för att få ut gaser.
- Dimetikon vid besvärande gaser.
- Djupandning med diafragma, framförallt fokus på utandning kan lindra uppblåsthet.
Smärta
- Opiater bör helt undvikas till patienter med IBS då stor risk föreligger för försämring och toleransökning på sikt - ”Narcotic bowel syndrome”.
- Intermittent smärta
- Paracetamol kan prövas, undvik NSAID.
- Colpermin, pepparmyntsolja, är ett växtbaserat preparat godkänt för behandling av lindriga kramptillstånd i mag-tarmkanalen, gaser och buksmärta. Relaxerar glatt muskulatur.
- Papaverin 1-3 vid behov, max 9 per dag mot buksmärtor och kramper skrivs som “icke godkänt läkemedel” ex. tempore. OBS! Högt pris.
- Frekvent/svår smärta
- Amitriptylin kan testas, har med sin biverkningsprofil bäst effekt på IBS-D där även diarrén kan bli bättre. Börja med 10 mg till natten och öka upp med 10 mg varannan vecka. Måldosen ligger ofta mellan 20–50 mg till natten. Eventuell effekt kommer först efter ett par veckor till månader.
- Duloxetin/Venlafaxin vid dominerande smärta om Amitriptylin inte tolereras och vid förstoppning.
- SSRI har bäst effekt vid IBS-C med depression, ångest eller fobiska inslag. Här kan även förstoppningen förbättras genom att biverkningar utnyttjas till patientens fördel.
- Mirtazapin vid tidig mättnad och illamående.
Psykologisk behandling
Evidens finns för att kognitiv beteendeterapi har effekt mot IBS. Detta kan erbjudas såväl på rehabiliteringscentrum som i primärvård. En förutsättning är att patienten är motiverad och inte samtidigt provar andra behandlingsmodaliteter som kostomläggningar och antidepressiva farmaka. Patienter som har hälsoångest, undvikandebeteende, katastroftänkande eller panikattacker lämpar sig extra väl för denna terapiform.
Svår funktionell buksmärta
Hos vissa patienter kan en blandning av genetik, tidigare trauma, kronisk stress, psykiatrisk samsjuklighet, neuropsykiatriska tillstånd, katastroftänkande och maladaptiva copingmekanismer samverka till en kraftig hyperkänslighet i buken och en negativ spiral med felaktiga signaler från hjärnan till tarmen och tvärtom. Man kan i studier se en minskad neurondensitet i områden som reglerar smärta bland annat.
Dessa patienter kan ha en hög sjukvårdskonsumtion med en hög nivå av ångest och låg grad av coping av de egna symtomen vilket förvärrar smärtan och besvären. Ibland föreligger en kraftig hälsoångest, låsningar som vid autismspektrum eller en dold PTSD eller GAD som försvårar behandling.
Den viktigaste behandlingen är läkarkontinuitet med en trygg läkare som förklarar och erbjuder hjälp med symtomen, är lyhörd för psykiatrisk samsjuklighet, validerar patienten och håller samma linje gång på gång utan att beställa onödiga utredningar, vilket ofta ökar oro och vårdsökande.
Konsultationen och tiden blir de viktigaste verktygen!
Patientens undvikande behöver utmanas, ofta flera gånger och av olika professioner.
Läkemedel som kan vara aktuella, se under frekvent/svår smärta. Undvik opiater!
Uppföljning
Mycket viktigt med kontinuitet och uppföljning av insatt behandling. Fokusera på det symtom patienten har störst besvär av, utan att förlora helhetsperspektivet. Utvärdera ett steg i taget och sätt ut läkemedel som inte har effekt. Även om tillståndet ibland har en stor negativ inverkan på arbetsförmåga, socialt liv och livskvalitet så kan många hantera symtombördan med stöd från vården vid försämringar. För en del behövs en tätare uppföljning med multidisciplinär inriktning där t.ex. dietist, psykolog, fysioterapeut och kurator involveras.
Patientmedverkan och kommunikation
Se IBS – känslig mage, 1177.
Se Kostråd vid IBS.
Sidinformation
Innehållsansvarig
Karin Karlsson
Gäller från
2025-05-19
Version
1.0
Handlingstyp
Vårdriktlinje
Handlingsslag
STYRANDE DOKUMENT
Godkänt av
Karin Karlsson
Dokument-ID
354361
Källa
Evolution
